ΟΥΑΣΙΓΚΤΟΝ - Ο καρκίνος του παγκρέατος είναι ένας από τους πιο θανατηφόρους τύπους καρκίνου — στις ΗΠΑ, εκτιμάται ότι πάνω από 88 τοις εκατό ανθρώπων θα πεθάνουν από τη νόσο εντός πέντε ετών από τη διάγνωσή τους. Ένας λόγος για αυτή τη δυσοίωνη πρόγνωση είναι ότι η πλειονότητα των καρκίνων του παγκρέατος διαγιγνώσκονται αφού η νόσος έχει ήδη εξαπλωθεί ή έχει δώσει μετάσταση σε άλλα μέρη του σώματος. Ένας άλλος λόγος είναι ότι οι καρκίνοι του παγκρέατος είναι ιδιαίτερα δύσκολο να αντιμετωπιστούν, καθώς αυτοί οι όγκοι είναι συχνά ανθεκτικοί στα τυπικά αντικαρκινικά φάρμακα.
Εθνικό Ινστιτούτο Βιοϊατρικής Απεικόνισης και Βιομηχανικής (NIBIB) χρηματοδοτούμενοι ερευνητές αναπτύσσουν μια νέα μέθοδο για τη θεραπεία αυτής της θανατηφόρας ασθένειας. Δικα τους μελέτη, που δημοσιεύτηκε πρόσφατα στο Φύση Βιοϊατρική μηχανική, συνδύασε ένα ενέσιμο ραδιενεργό gel με συστηματική χημειοθεραπεία σε πολλαπλά μοντέλα ποντικών με καρκίνο του παγκρέατος. Η θεραπεία είχε ως αποτέλεσμα την υποχώρηση του όγκου σε όλα τα μοντέλα που αξιολογήθηκαν, ένα άνευ προηγουμένου αποτέλεσμα για αυτόν τον γενετικά ποικιλόμορφο και επιθετικό τύπο καρκίνου.
«Οι θεραπείες ακτινοβολίας παρέχονται συνήθως εξωτερικά, γεγονός που εκθέτει τον υγιή ιστό σε ακτινοβολία και περιορίζει τη δόση που λαμβάνει ένας όγκος, περιορίζοντας τελικά την αποτελεσματικότητά του», δήλωσε ο David Rampulla, Ph.D., διευθυντής του τμήματος Discovery Science & Technology στο NIBIB. «Το ραδιενεργό βιοϋλικό που διερευνήθηκε σε αυτήν την προκλινική μελέτη μπορεί να εγχυθεί απευθείας στον όγκο, επιτρέποντας μια τοπική προσέγγιση. Επιπλέον, αυτό το βιοαποικοδομήσιμο βιοϋλικό επιτρέπει υψηλότερες σωρευτικές δόσεις ακτινοβολίας από άλλες εμφυτεύσιμες θεραπείες ακτινοβολίας».
Η βραχυθεραπεία - όπου μια πηγή ακτινοβολίας τοποθετείται μέσα στο σώμα - μπορεί να χρησιμοποιηθεί για τη θεραπεία πολλών διαφορετικών τύπων καρκίνου. Ο καρκίνος του προστάτη σε πρώιμο στάδιο, για παράδειγμα, μπορεί να αντιμετωπιστεί με βραχυθεραπεία «σπόρων», όπου πολλοί μικροσκοπικοί μεταλλικοί σπόροι που περιέχουν μια ραδιενεργή ουσία εμφυτεύονται στον προστάτη. Ενώ αυτοί οι σπόροι μπορούν να περιορίσουν την έκθεση των υγιών ιστών στην ακτινοβολία, το μεταλλικό περίβλημά τους εμποδίζει τη χρήση ισχυρών σωματιδίων ακτινοβολίας, γνωστών ως εκπομπών άλφα και βήτα, τα οποία είναι πιο αποτελεσματικά στη θανάτωση των καρκινικών κυττάρων. Επιπλέον, λόγω του μικρού τους μεγέθους, χρειάζονται συνήθως περίπου 100 σπόροι για τη θεραπεία του καρκίνου του προστάτη (με κάθε μεμονωμένο σπόρο να χρειάζεται μια ένεση). Μέχρι σήμερα, οι προσεγγίσεις βραχυθεραπείας δεν έχουν βελτιώσει τα κλινικά αποτελέσματα σε ασθενείς με καρκίνο του παγκρέατος.
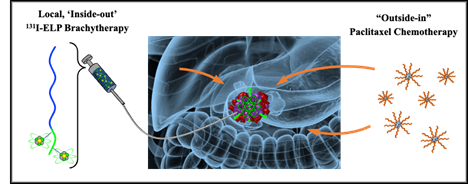
Η τρέχουσα μελέτη διερευνά έναν νέο τύπο βραχυθεραπείας. Αντί να παρέχουν ακτινοβολία χρησιμοποιώντας μεταλλικό σπόρο ή καθετήρα, οι συγγραφείς της μελέτης διερευνούν τη χρήση ενός ραδιενεργού βιοπολυμερούς που εγχέεται απευθείας στον όγκο. Εκτός από το ότι είναι βιοαποικοδομήσιμο, το βιοπολυμερές έχει μια μοναδική ιδιότητα — έχει σχεδιαστεί για να μεταβαίνει από ένα υγρό σε θερμοκρασία δωματίου σε μια κατάσταση που μοιάζει με γέλη όταν θερμαίνεται στη θερμοκρασία του σώματος. Καθώς το βιοπολυμερές στερεοποιείται, παραμένει μέσα στον όγκο και δεν μπορεί εύκολα να εξαπλωθεί στους περιβάλλοντες υγιείς ιστούς.
«Το βιοπολυμερές μας προέρχεται από την ελαστίνη, μια άφθονη πρωτεΐνη που βρίσκεται στους συνδετικούς ιστούς σε όλο το σώμα μας», εξήγησε ο πρώτος συγγραφέας Jeff Schaal, Ph.D., ο οποίος διεξήγαγε αυτή την εργασία στο Πανεπιστήμιο Duke. «Ανακατεύοντας τη σύνθεση αυτού του βιοπολυμερούς, μπορούμε να ελέγξουμε την ακριβή θερμοκρασία όπου μεταβαίνει από υγρό σε πήκτωμα. Και επειδή δεν περικλείουμε το ραδιενεργό πολυμερές μέσα σε έναν προστατευτικό μεταλλικό σπόρο, μπορούμε να χρησιμοποιήσουμε διαφορετικά - και πιο ισχυρά - ισότοπα, επιτρέποντάς μας να παρέχουμε υψηλότερη δόση ακτινοβολίας από τη συμβατική βραχυθεραπεία με σπόρους.
Το ραδιενεργό ισότοπο που χρησιμοποιείται σε αυτή τη θεραπεία απόδειξης της ιδέας είναι το ιώδιο-131 (ή I-131), το οποίο απελευθερώνει σωματίδια υψηλής ενέργειας γνωστά ως σωματίδια βήτα. Τα σωματίδια βήτα προκαλούν βλάβη στο DNA και σκοτώνουν τα ακτινοβολημένα κύτταρα, αλλά δεν μπορούν να ταξιδέψουν πολύ μακριά—μόνο μερικά χιλιοστά (άρα η τοξικότητα εκτός στόχου είναι περιορισμένη). Το I-131 έχει χρησιμοποιηθεί για τη θεραπεία του καρκίνου του θυρεοειδούς για δεκαετίες και έχει ένα καλά εδραιωμένο προφίλ ασφάλειας, δήλωσε ο Schaal.
Το προκλινικό θεραπευτικό σχήμα που αξιολογήθηκε σε αυτή τη μελέτη. Το ραδιενεργό βιοπολυμερές (131I-ELP, όπου το ELP σημαίνει πολυπεπτίδιο που μοιάζει με ελαστίνη) εγχέεται στον όγκο του παγκρέατος και το ραδιοευαισθητοποιητικό χημειοθεραπευτικό φάρμακο paclitaxel χορηγείται συστηματικά. Credit: Χιλκωτή εργαστήριο.
Ο καρκίνος του παγκρέατος μερικές φορές αντιμετωπίζεται με συνδυασμό ακτινοβολίας και ειδικών χημειοθεραπευτικών παραγόντων που κάνουν την ακτινοβολία πιο αποτελεσματική. Αυτά τα «ραδιοευαισθητοποιητικά» φάρμακα λειτουργούν παρατείνοντας τη διαδικασία αντιγραφής του κυττάρου - ειδικά όταν το DNA του εκτίθεται, εξήγησε ο Schaal. Το εκτεθειμένο DNA είναι πιο ευαίσθητο στην ακτινοβολία και είναι πιο πιθανό να υποστεί ανεπανόρθωτη βλάβη από αυτήν, κάτι που τελικά καταλήγει σε κυτταρικό θάνατο.
Σε συνδυασμό με ένα ραδιοευαισθητοποιητικό χημειοθεραπευτικό γνωστό ως πακλιταξέλη, οι συγγραφείς της μελέτης αξιολόγησαν το ραδιενεργό βιοπολυμερές τους σε πολλά διαφορετικά μοντέλα καρκίνου του παγκρέατος, προσεκτικά επιλεγμένα ώστε να αντικατοπτρίζουν διαφορετικές πτυχές του καρκίνου του παγκρέατος (π.χ. κοινές μεταλλάξεις, χαρακτηριστικά όγκου, πυκνότητα όγκου ή αντίσταση στη θεραπεία). Μεταξύ όλων των μοντέλων που δοκιμάστηκαν, σχεδόν κάθε ποντίκι ανταποκρίθηκε, πράγμα που σημαίνει ότι οι όγκοι είτε συρρικνώθηκαν είτε εξαφανίστηκαν εντελώς. «Τα ποσοστά απόκρισης που είδαμε στα μοντέλα μας ήταν άνευ προηγουμένου», είπε ο Schaal. «Μετά από μια ενδελεχή ανασκόπηση της βιβλιογραφίας, δεν έχουμε βρει ακόμη ένα άλλο θεραπευτικό σχήμα που να δείχνει μια τόσο ισχυρή απόκριση σε πολλαπλά και γενετικά διαφορετικά μοντέλα καρκίνου του παγκρέατος». Επιπλέον, σε ορισμένα ποντίκια, οι όγκοι δεν επέστρεψαν ποτέ κατά τη διάρκεια της μελέτης.
Όταν οι συγγραφείς της μελέτης αξιολόγησαν ένα τρέχον θεραπευτικό σχήμα -πακλιταξέλη συν ακτινοβολία εξωτερικής δέσμης- τα ποσοστά απόκρισης δεν ήταν τόσο εντυπωσιακά: ο ρυθμός ανάπτυξης του όγκου αναστέλλεται μόνο, αντί οι όγκοι να συρρικνώνονται ή να εξαφανίζονται. «Σε αντίθεση με την εξωτερική ακτινοβολία, η οποία δίνεται σε σύντομες εκρήξεις, η βραχυθεραπευτική μας προσέγγιση παρέχει ακτινοβολία συνεχώς», εξήγησε ο Schaal. «Βρήκαμε ότι αυτή η συνεχής ακτινοβολία σωματιδίων βήτα άλλαξε το μικροπεριβάλλον του όγκου και επέτρεψε στην πακλιταξέλη να διεισδύσει καλύτερα στον πυρήνα του όγκου, επιτρέποντας ένα συνεργιστικό θεραπευτικό αποτέλεσμα».
Είναι σημαντικό ότι οι ερευνητές δεν παρατήρησαν προβλήματα οξείας τοξικότητας κατά τη διάρκεια της μελέτης τους, με αμελητέες ποσότητες ραδιενέργειας να συσσωρεύονται σε κρίσιμα όργανα στα ποντίκια. Εχουν έχουν αναφερθεί προηγουμένως ότι το ραδιενεργό βιοπολυμερές τους βιοδιασπάται με ασφάλεια — με τον χρόνο ημιζωής του τζελ (περίπου 95 ημέρες) να ξεπερνά κατά πολύ τον χρόνο ημιζωής του I-131 (περίπου οκτώ ημέρες).
Οι συγγραφείς δεν αξιολόγησαν τη θεραπεία τους στη μεταστατική νόσο, αλλά η φύση της προσέγγισής τους θα επέτρεπε ενέσεις βιοπολυμερούς σε πολλαπλές θέσεις, όπως μάζες όγκου σε άλλα όργανα. Και ενώ αυτή η μελέτη παραμένει στο προκλινικό στάδιο, οι συγγραφείς της μελέτης εργάζονται για να προχωρήσουν αυτή η θεραπεία. «Η ομάδα μας συνεργάζεται με κλινικούς ερευνητές για να αναπτύξει και να βελτιστοποιήσει το σύστημά μας για καθοδηγούμενη από ενδοσκόπιο παράδοση σε ένα μεγαλύτερο ζωικό μοντέλο», δήλωσε ο ανώτερος συγγραφέας Ashutosh Chilkoti, Ph.D., καθηγητής στο Τμήμα Βιοϊατρικής Μηχανικής στο Πανεπιστήμιο Duke. «Η πρόκληση, ωστόσο, της λήψης αυτής - ή οποιασδήποτε νέας θεραπείας - στους ασθενείς είναι να βρουν την υποστήριξη για να τη λάβουν μέσω κλινικών δοκιμών».
Αυτή η μελέτη υποστηρίχθηκε από επιχορήγηση από το NIBIB (R01EB000188) και επιχορήγηση από το Εθνικό Ινστιτούτο Καρκίνου (NCI; επιχορήγηση R35CA197616).
(Γ) NIH
- αλγόριθμος
- βιοτεχνολογίας
- blockchain
- έρευνα για τον καρκίνο
- θεραπεία καρκίνου
- Coingenius
- κρυπτογράφηση
- cypher
- αρχική σελίδα
- ibm quantum
- Επιστήμη της ζωής
- εθνικά ιδρύματα υγείας
- νέα
- Πλάτων
- πλάτων αι
- Πληροφορία δεδομένων Plato
- Παιχνίδι Πλάτωνας
- Πλάτωνα δεδομένα
- platogaming
- Quantum
- κβαντικούς υπολογιστές
- κβαντική υπολογιστική
- κβαντική φυσική
- WRAL Techwire
- zephyrnet