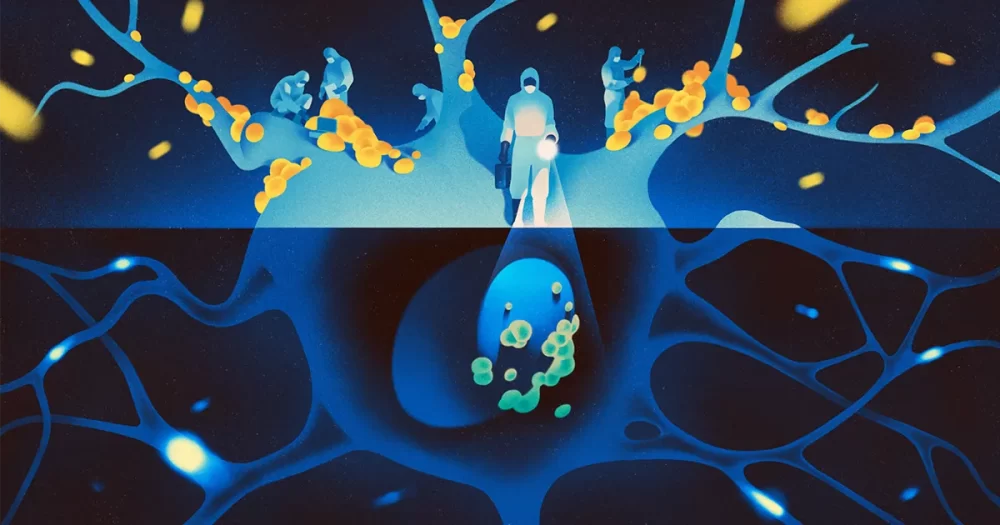
Introduction
C'est souvent subtil au début. Un téléphone perdu. Un mot oublié. Un rendez-vous manqué. Au moment où une personne entre dans le cabinet d'un médecin, inquiète des signes d'oubli ou de troubles cognitifs, les changements dans son cerveau sont en cours depuis longtemps - des changements que nous ne savons pas encore comment arrêter ou inverser. La maladie d'Alzheimer, la forme la plus courante de démence, est incurable.
« Vous ne pouvez pas faire grand-chose. Il n'existe aucun traitement efficace. Il n'y a pas de médicament », a déclaré Riddhi Patira, un neurologue comportemental en Pennsylvanie spécialisé dans les maladies neurodégénératives.
Ce n'est pas comme ça que l'histoire devait se dérouler.
Il y a trois décennies, les scientifiques pensaient avoir percé le mystère médical de ce qui cause la maladie d'Alzheimer avec une idée connue sous le nom d'hypothèse de la cascade amyloïde. Il a accusé une protéine appelée bêta-amyloïde de former des plaques collantes et toxiques entre les neurones, de les tuer et de déclencher une série d'événements qui ont fait dépérir le cerveau.
L'hypothèse de la cascade amyloïde était simple et "séduisante et convaincante", a déclaré Scott Petit, directeur du Centre de recherche sur la maladie d'Alzheimer de l'Université de Columbia. Et l'idée de diriger des médicaments sur les plaques amyloïdes pour arrêter ou empêcher la progression de la maladie a pris d'assaut le terrain.
Des décennies de travail et des milliards de dollars ont été investis dans le financement d'essais cliniques de dizaines de composés médicamenteux ciblant les plaques amyloïdes. Pourtant, presque aucun des essais n'a montré d'avantages significatifs pour les patients atteints de la maladie.
C'est-à-dire jusqu'en septembre, lorsque les géants pharmaceutiques Biogen et Eisai annoncé que dans un essai clinique de phase 3, les patients prenant le médicament anti-amyloïde lecanemab ont montré une baisse de 27% de leur santé cognitive en moins que les patients prenant un placebo. La semaine dernière, les entreprises ont révélé les données, maintenant publiées dans le New England Journal of Medicine, à un public enthousiaste lors d'une réunion à San Francisco.
Étant donné que la maladie d'Alzheimer progresse sur 25 ans, l'espoir est que le lecanemab, lorsqu'il est administré à des personnes atteintes de la maladie d'Alzheimer à un stade précoce, ralentira cette progression, a déclaré Paul Aiser, professeur de neurologie à la Keck School of Medicine de l'Université de Californie du Sud. En prolongeant les stades les plus bénins de la maladie, le médicament pourrait donner aux gens plus d'années d'indépendance et plus de temps pour gérer leurs finances avant d'être institutionnalisés. "Pour moi, c'est vraiment important", a-t-il déclaré.
Certains espèrent moins que les résultats montreront une différence significative. "Ce n'est rien de différent [de] ce que nous avons vu lors des essais précédents", a déclaré Patira.
"La différence cliniquement importante n'est probablement pas là", a déclaré Eric Larson, professeur de médecine à l'Université de Washington. Sur l'échelle utilisée par les entreprises pour tester l'efficacité - calculée à partir d'entretiens avec le patient et ses soignants sur sa mémoire, son jugement et d'autres fonctions cognitives - leurs résultats étaient statistiquement significatifs mais modestes. Et la signification statistique, ce qui signifie que les résultats n'étaient probablement pas dus au hasard, n'équivaut pas toujours à la signification clinique, a déclaré Larson. La différence dans le taux de déclin, par exemple, pourrait passer inaperçue pour les soignants.
De plus, des rapports faisant état d'un gonflement du cerveau chez certains participants et de deux décès – que les entreprises nient être dus au médicament – suscitent des inquiétudes quant à la sécurité du médicament. Mais la médecine d'Alzheimer est un domaine plus habitué à la déception qu'au succès, et même l'annonce par Roche qu'un deuxième médicament très attendu, le gantenerumab, a échoué dans les essais cliniques de phase 3 n'a pas diminué l'excitation suscitée par l'actualité du lecanemab.
Ces résultats signifient-ils que l'hypothèse de la cascade amyloïde était juste ?
Pas nécessairement. Cela suggère à certains chercheurs qu'avec plus de câlins, le ciblage de l'amyloïde pourrait encore conduire à des thérapies efficaces. "Je suis ravi", a déclaré Rudy Tanzi, chercheur au Massachusetts General Hospital. Lecanemab n'offre pas un "effet stellaire", a-t-il reconnu, mais c'est une "preuve de concept" qui pourrait potentiellement conduire à des médicaments plus efficaces ou plus efficaces s'ils sont pris plus tôt.
De nombreux chercheurs, cependant, ne sont pas convaincus. Pour eux, les tailles d'effet faibles à inexistantes dans ces essais et les précédents suggèrent que les plaques amyloïdes ne sont pas la cause de la maladie. L'amyloïde est "plus la fumée, pas le feu... qui continue de faire rage à l'intérieur des neurones", a déclaré Small.
Pas mort mais insuffisant
Les effets décevants du lecanemab ni surpris ni impressionnés Ralph Nixon, directeur de recherche au Center for Dementia Research du Nathan S. Kline Institute for Psychiatric Research à New York. "Si tel était votre objectif, atteindre ce point afin de revendiquer la victoire de cette hypothèse, alors vous utilisez la barre la plus basse possible à laquelle je puisse penser", a-t-il déclaré.
Introduction
Nixon a travaillé dans les tranchées de la recherche sur la maladie d'Alzheimer depuis les premiers jours de l'hypothèse de la cascade amyloïde. Mais il a été un chef de file dans l'exploration d'un modèle alternatif pour ce qui cause la démence de la maladie - l'un des nombreux autres modèles possibles qui ont été largement ignorés en faveur de l'explication amyloïde malgré son manque de résultats utiles, selon de nombreux chercheurs.
Un flux de découvertes récentes a clairement montré que d'autres mécanismes pourraient être au moins aussi importants que la cascade amyloïde en tant que causes de la maladie d'Alzheimer. Dire que l'hypothèse amyloïde est morte serait exagéré, a déclaré Donald Tisserand, co-directeur du Krembil Brain Institute à Toronto, mais "je dirais que l'hypothèse amyloïde est insuffisante."
Les nouveaux modèles émergents de la maladie sont plus complexes que l'explication amyloïde, et parce qu'ils sont encore en train de prendre forme, on ne sait pas encore comment certains d'entre eux pourraient éventuellement se traduire en thérapies. Mais parce qu'ils se concentrent sur les mécanismes fondamentaux affectant la santé des cellules, ce que l'on apprend à leur sujet pourrait un jour porter ses fruits dans de nouveaux traitements pour une grande variété de problèmes médicaux, y compris éventuellement certains effets clés du vieillissement.
Beaucoup dans le domaine, y compris certains qui soutiennent toujours l'hypothèse de la cascade amyloïde, conviennent qu'il y a une histoire plus complexe qui se déroule dans les plis du cerveau. Alors que ces idées alternatives étaient autrefois étouffées et jetées sous le tapis, le domaine a maintenant élargi son attention.
Sur le mur du bureau de Nixon est accrochée une série de photos de microscopie encadrées, des images du cerveau d'un patient atteint d'Alzheimer qui ont été prises il y a près de 30 ans dans son laboratoire. Nixon pointe du doigt une grosse tache violette sur les photos.
"Nous avons vu les mêmes choses que nous avons vues récemment … dans les années 1990", a déclaré Nixon. Mais à cause d'idées préconçues sur les plaques amyloïdes, lui et ses collègues ne pouvaient pas reconnaître les gouttes pour ce qu'elles étaient vraiment. Même s'ils l'avaient fait, et s'ils l'avaient dit à quelqu'un, "nous aurions été chassés du terrain à l'époque", a-t-il déclaré. "J'ai pu survivre assez longtemps pour que les gens croient maintenant."
Les plaques suspectes
Les scientifiques qui étudient la maladie d'Alzheimer apportent souvent une profonde passion à leur travail, non seulement parce qu'il s'agit d'un fardeau majeur pour la santé, mais parce que c'est un problème qui frappe souvent près de chez eux. C'est certainement le cas pour Kyle Travaglini, chercheur sur la maladie d'Alzheimer à l'Allen Institute for Brain Science de Seattle.
Par une chaude journée d'août 2011, alors que Travaglini entamait sa première année à l'Université de Californie à Los Angeles, il a accueilli ses grands-parents pour une visite à l'université. En tant que garçon, il avait passé de nombreuses heures heureuses à marcher avec sa grand-mère dans le jardin japonais de l'amitié de San Diego, il semblait donc normal qu'ils visitent le campus de l'UCLA ensemble.
Lui et ses grands-parents se sont promenés parmi les pins géants de l'université et sur ses vastes places ouvertes. Ils ont levé les yeux vers les belles façades de briques et de tuiles des bâtiments construits dans le style roman. Ses grands-parents rayonnants lui ont posé des questions sur tout ce qu'ils ont passé. "C'est quoi ce bâtiment ?" demandait sa grand-mère.
Ensuite, elle ferait face au même bâtiment et demanderait à nouveau. Et encore.
"Cette tournée a été le moment où j'ai commencé à remarquer… quelque chose ne va vraiment pas bien", a déclaré Travaglini. Dans les années suivantes, sa grand-mère a souvent attribué son oubli à la fatigue. "Je ne pense pas qu'elle ait jamais vraiment voulu que nous le voyions", a-t-il déclaré. "C'était beaucoup de masquage." Finalement, sa grand-mère a été diagnostiquée avec la maladie d'Alzheimer, tout comme sa propre mère et des dizaines de millions d'autres personnes dans le monde.
Son grand-père a d'abord résisté à l'idée qu'elle souffrait de la maladie d'Alzheimer, comme le font souvent les conjoints des patients, selon Patira. Ce refus s'est finalement transformé en frustration de ne rien pouvoir faire, a déclaré Travaglini.
La vieillesse ne garantit pas le développement de la maladie d'Alzheimer, mais c'est le facteur de risque le plus important. Et à mesure que la durée de vie moyenne mondiale augmente, la maladie d'Alzheimer demeure un fardeau majeur pour la santé publique et l'un des plus grands mystères non résolus de la médecine moderne.
Commençant par des troubles de la mémoire et un déclin cognitif, la maladie affecte éventuellement le comportement, la parole, l'orientation et même la capacité d'une personne à se déplacer. Parce que le cerveau humain vivant est complexe et que les expériences sur celui-ci sont en grande partie impossibles, les scientifiques doivent souvent s'appuyer sur des modèles de rongeurs de la maladie qui ne se traduisent pas toujours chez l'homme. De plus, les patients atteints de la maladie d'Alzheimer ont souvent d'autres types de démences en même temps, ce qui rend difficile de démêler ce qui se passe exactement dans le cerveau.
Bien que nous ne sachions toujours pas ce qui cause la maladie d'Alzheimer, nos connaissances sur la maladie se sont considérablement développées depuis 1898, lorsque Emil Redlich, médecin à la deuxième clinique psychiatrique de l'Université de Vienne, a utilisé pour la première fois le mot « plaques » pour décrire ce qu'il vu dans le cerveau de deux patients atteints de « démence sénile ». En 1907, le psychiatre allemand Alois Alzheimer a décrit la présence de plaques, d'enchevêtrements et d'atrophie visualisés par une technique de coloration à l'argent dans le cerveau d'Auguste Deter, une femme décédée à l'âge de 55 ans de « démence présénile ». Cette même année, le psychiatre tchèque Oskar Fischer a signalé 12 cas de plaques, qu'il a appelées "drusen" d'après le mot allemand désignant une cavité dans une roche dont l'intérieur est tapissé de cristaux.
Introduction
En 1912, Fischer avait identifié des dizaines de patients atteints de démence avec des plaques, et il avait décrit leurs cas avec des détails sans précédent. Pourtant, Emil Kraepelin, fondateur de la psychiatrie moderne et patron de la maladie d'Alzheimer dans une clinique psychiatrique de Munich, en Allemagne, a décrété que la maladie devait être nommée "maladie d'Alzheimer". Fischer et ses contributions ont été perdus pendant des décennies après avoir été arrêté par la Gestapo en 1941 et emmené dans une prison politique nazie, où il est mort.
Au cours des décennies suivantes, davantage de connaissances sur la maladie se sont accumulées, mais elle est restée un créneau d'intérêt. Larson se souvient que lorsqu'il était étudiant en médecine dans les années 1970, la maladie d'Alzheimer était encore largement ignorée par les chercheurs, tout comme le vieillissement en général. Il était admis que lorsque vous vieillissiez, vous cessiez de vous souvenir des choses.
Les « traitements » pour ces conditions de vieillesse pourraient être déchirants. "Les gens étaient attachés sur des chaises et les gens recevaient des médicaments qui les aggravaient", a déclaré Larson. Tout le monde pensait que la démence n'était qu'une conséquence du vieillissement.
Cependant, tout cela a changé dans les années 1980, lorsqu'une série d'articles a établi la découverte critique que les cerveaux des patients âgés atteints de démence et les cerveaux des patients plus jeunes atteints de démence présénile se ressemblaient. Les médecins et les chercheurs ont réalisé que la démence n'était peut-être pas seulement une conséquence de la vieillesse, mais une maladie discrète et potentiellement traitable. Puis l'attention a commencé à affluer. "Le terrain est plein à craquer depuis des décennies maintenant", a déclaré Larson.
Au début, il existait de nombreuses théories vagues et invérifiables sur les causes possibles de la maladie d'Alzheimer, allant des virus et de l'exposition à l'aluminium aux toxines environnementales et à une idée nébuleuse appelée « vieillissement accéléré ». Un tournant s'est produit en 1984, lorsque George Glenner et Caine Wong de l'Université de Californie à San Diego ont découvert que les plaques de la maladie d'Alzheimer et les plaques dans le cerveau des personnes atteintes du syndrome de Down (trisomie 21, trouble chromosomique) étaient constituées de même protéine bêta-amyloïde. La formation de plaques amyloïdes dans le syndrome de Down était d'origine génétique, cela pourrait-il signifier qu'il en était de même pour la maladie d'Alzheimer ?
L'origine de cette amyloïde bêta n'était pas claire. Peut-être a-t-il été libéré par les neurones eux-mêmes, ou peut-être est-il venu d'ailleurs dans le corps et s'est-il infiltré dans le cerveau par le sang. Mais soudain, les chercheurs ont eu un suspect probable à blâmer pour la neurodégénérescence qui a suivi.
L'article de Glenner et Wong a attiré l'attention sur l'idée que l'amyloïde pourrait être une cause profonde de la maladie d'Alzheimer. Mais il a fallu une découverte génétique fondamentale par John Hardydu laboratoire de la St. Mary's Hospital Medical School à Londres pour électrifier la communauté de la recherche.
La malédiction sur la famille 23
Tout a commencé un soir de 1987, alors que Hardy passait au crible une pile de lettres sur son bureau. Parce qu'il avait essayé de découvrir des mutations génétiques qui pourraient conduire à la maladie d'Alzheimer, lui et son équipe avaient publié une annonce dans un bulletin d'information de la Société Alzheimer, sollicitant l'aide de familles dans lesquelles plus d'une personne avait développé la maladie. Les lettres étaient arrivées en réponse. Hardy a commencé à lire à partir du haut de la pile, mais la première lettre que l'équipe avait reçue - celle qui a tout changé - était en bas.
"Je … pense que ma famille pourrait être utile", lit-on dans la lettre de Carol Jennings, institutrice à Nottingham. Le père de Jennings et plusieurs de ses tantes et oncles avaient tous reçu un diagnostic de maladie d'Alzheimer au milieu de la cinquantaine. Les chercheurs ont envoyé une infirmière pour prélever des échantillons de sang de Jennings et de ses proches, que Hardy a rendus anonymes dans son travail en tant que Famille 50 (parce que la lettre de Jennings était la 23e qu'il lisait). Au cours des années suivantes, ils ont séquencé les gènes de la famille, à la recherche d'une mutation commune qui pourrait être la pierre de Rosette pour comprendre la maladie.
Introduction
Le 20 novembre 1990, Hardy et ses coéquipiers se tenaient dans le bureau de leur laboratoire, écoutant leur collègue Marie-Christine Chartier-Harlin décrire les derniers résultats de son séquençage génétique. "Dès qu'elle a trouvé la mutation, nous avons su ce que cela signifiait", a déclaré Hardy. La famille de Jennings avait une mutation dans le gène de la protéine précurseur de l'amyloïde (APP), que les chercheurs avaient isolé pour la première fois quelques années auparavant. Comme son nom l'indique, l'APP est la molécule que les enzymes décomposent pour former la bêta-amyloïde ; la mutation a provoqué une surproduction de l'amyloïde.
Hardy s'est dépêché de rentrer chez lui ce jour-là, et il se souvient avoir dit à sa femme, qui allaitait leur premier enfant en écoutant ses nouvelles, que ce qu'ils venaient de découvrir « allait changer nos vies ».
Quelques mois plus tard, vers Noël, Hardy et son équipe ont organisé une conférence à la clinique gériatrique d'un hôpital de Nottingham pour présenter leurs découvertes à Jennings et à sa famille. Il y avait une sœur, se souvient Hardy, qui n'arrêtait pas de dire : « Dieu merci, ça m'a manqué. Mais il était évident pour Hardy après avoir passé un peu de temps avec elle que ce n'était pas le cas ; tous les autres membres de la famille savaient déjà qu'elle avait aussi la maladie.
La famille de Jennings était légèrement religieuse, a déclaré Hardy. Ils n'arrêtaient pas de dire qu'ils avaient peut-être été choisis pour aider à la recherche. Ils étaient affligés mais fiers de ce qu'ils avaient contribué – comme ils devraient l'être, a déclaré Hardy.
Le mois de février suivant, Hardy et son équipe ont publié leurs résultats in Nature, indice dans le monde à la APP mutation et sa signification. La forme de maladie d'Alzheimer dont souffre la famille Jennings est rare et ne touche qu'environ 600 familles dans le monde. Les personnes dont un parent est porteur de la mutation ont 50% de chances d'en hériter et de développer la maladie - si elles le font, il est presque certain qu'elles la développeront avant l'âge de 65 ans.
Personne ne savait jusqu'où pouvaient aller les similitudes entre le type de maladie d'Alzheimer héréditaire de Jennings et la forme tardive beaucoup plus courante qui survient généralement après l'âge de 65 ans. Pourtant, la découverte était suggestive.
L'année suivante, au cours d'un long week-end, Hardy et son collègue Gerald Higgins ont tapé une perspective marquante qui a utilisé le terme "hypothèse de la cascade amyloïde" pour la première fois. "J'ai écrit ce que je pensais être un simple article disant, en gros, si l'amyloïde cause la maladie dans ce cas, peut-être que l'amyloïde en est la cause dans tous les cas", a déclaré Hardy. "Je viens de le taper, de l'envoyer à Sciences et ils l'ont pris sans aucun changement. Il n'avait pas prévu à quel point il deviendrait populaire : il a maintenant été cité plus de 10,000 XNUMX fois. Elle et une revue antérieure publiée par Denis Selkoe, chercheur à la Harvard Medical School et au Brigham and Women's Hospital de Boston, sont devenus des documents fondamentaux pour la nouvelle hypothèse de la cascade amyloïde.
En repensant à ces premiers jours, "je pensais que les thérapies anti-amyloïdes seraient comme une solution miracle", a déclaré Hardy. «Je ne pense certainement pas que maintenant. Je pense que personne ne pense ça.
Sacs d'acide qui fuient
Les chercheurs ont rapidement commencé à affluer vers la beauté et la simplicité de l'hypothèse de la cascade amyloïde, et un objectif collectif de cibler les plaques et de s'en débarrasser comme remède contre la maladie d'Alzheimer a commencé à émerger.
Au début des années 1990, le domaine est devenu "monolithique dans sa pensée", a déclaré Nixon. Mais lui et quelques autres n'étaient pas convaincus. L'idée que l'amyloïde ne tue les neurones qu'après avoir été sécrétée et formé des dépôts entre les cellules lui semblait moins logique que la possibilité que l'amyloïde s'accumule à l'intérieur des neurones et les tue avant d'être libérée.
Introduction
Nixon suivait le fil d'une théorie différente à la Harvard Medical School. À l'époque, Harvard possédait l'une des toutes premières banques de cerveaux du pays. Quand quelqu'un mourait et donnait son cerveau à la science, il était coupé en tranches et congelé à moins 80 degrés Celsius pour un examen ultérieur. "C'était une opération énorme", a déclaré Nixon, et qui a fait de Harvard une plaque tournante pour la recherche sur la maladie d'Alzheimer.
Un jour, Nixon a allumé un microscope et l'a pointé sur une tranche de cerveau tachée d'anticorps contre certaines enzymes. Grâce à la lumière du microscope, il pouvait voir que les anticorps se rassemblaient sur des plaques à l'extérieur des cellules. C'était extrêmement surprenant : les enzymes en question n'étaient généralement observées que dans les organites appelés lysosomes. "Cela nous a suggéré que le lysosome était anormal et laissait échapper ces enzymes", a déclaré Nixon.
Le biochimiste belge Christian de Duvé, qui a découvert les lysosomes dans les années 1950, les a parfois appelés "sacs à suicide" parce qu'ils jouent un rôle déterminant dans un processus vital (mais à l'époque mal compris) appelé autophagie ("auto-manger"). Les lysosomes sont des vésicules membranaires contenant une bouillie acide d'enzymes qui décomposent les molécules obsolètes, les organites et tout ce dont la cellule n'a plus besoin, y compris les protéines mal repliées et les agents pathogènes potentiellement nocifs. L'autophagie est un processus essentiel, mais il est particulièrement critique pour les neurones car, contrairement à presque toutes les autres cellules du corps, les neurones matures ne se divisent pas et ne se remplacent pas. Ils doivent pouvoir survivre toute une vie.
Des parties des neurones adjacents ont-elles dégénéré et laissé échapper les enzymes ? Les neurones étaient-ils complètement en train de s'effondrer ? Quoi qu'il en soit, cela laissait entendre que les plaques n'étaient pas simplement des produits d'amyloïde s'accumulant dans l'espace entre les neurones et les tuant. Quelque chose ne va pas à l'intérieur des neurones eux-mêmes, peut-être même avant la formation des plaques.
Mais Selkoe et d'autres collègues de Harvard ne partageaient pas l'enthousiasme de Nixon à propos des découvertes lysosomales. Ils n'étaient pas hostiles à l'idée et ils sont tous restés collégiaux. Nixon a même siégé au comité de thèse de Tanzi, qui avait nommé le APP gène et a été l'un des premiers à l'isoler, et qui était devenu un ardent défenseur de l'hypothèse de la cascade amyloïde.
« Tous ces gens étaient des amis. … Nous avions juste des points de vue différents », a déclaré Nixon. Il se souvient qu'ils se félicitaient du travail bien fait, mais avec une nuance, a-t-il dit, de « nous ne pensons pas personnellement que ce soit aussi pertinent pour la maladie d'Alzheimer que l'histoire de la bêta-amyloïde. Et nous ne nous en soucions franchement pas.
Aucune alternative autorisée
Nixon n'était pas le seul à proposer des alternatives à l'hypothèse de la cascade amyloïde. Certains chercheurs ont pensé que la réponse pourrait résider dans les enchevêtrements tau - des faisceaux anormaux de protéines à l'intérieur des neurones qui sont également caractéristiques de la maladie d'Alzheimer et encore plus étroitement liés aux symptômes cognitifs que les plaques amyloïdes. D'autres pensaient qu'une activité immunitaire excessive ou mal placée pouvait enflammer et endommager les tissus nerveux délicats. D'autres encore ont commencé à suspecter des dysfonctionnements dans le métabolisme du cholestérol ou dans les mitochondries qui alimentent les neurones.
Mais malgré la gamme de théories alternatives, à la fin des années 1990, l'hypothèse de la cascade amyloïde était clairement la coqueluche de l'establishment de la recherche biomédicale. Les agences de financement et les sociétés pharmaceutiques commençaient à verser des milliards dans le développement de traitements anti-amyloïdes et d'essais cliniques. Au moins en termes de financement relatif, les alternatives ont été balayées sous le tapis.
Cela vaut la peine de se demander pourquoi. Bien que les principaux éléments de l'hypothèse de l'amyloïde soient encore un chiffre, comme l'origine de l'amyloïde et la façon dont elle tue les neurones, l'idée était à certains égards glorieusement spécifique. Il pointait vers une molécule ; il pointait vers un gène ; il indiquait une stratégie : se débarrasser de ces plaques pour arrêter la maladie. A tous ceux qui cherchent désespérément à mettre fin à la misère du fléau d'Alzheimer, il a au moins proposé un plan d'action.
En revanche, d'autres théories étaient encore relativement informes (en grande partie parce qu'elles n'avaient pas reçu autant d'attention). Face au choix de rechercher des remèdes basés sur l'amyloïde ou de poursuivre un nébuleux quelque chose de plus que l'amyloïde, les communautés médicales et pharmaceutiques ont fait ce qui semblait être le choix rationnel.
"Il y avait une sorte de compétition darwinienne d'idées sur celles qui allaient être testées", a déclaré Hardy, "et l'hypothèse amyloïde a gagné."
Entre 2002 et 2012, 48 % des médicaments Alzheimer en cours de développement et 65.6 % des essais cliniques étaient axés sur la bêta-amyloïde. Seuls 9% des médicaments visaient les enchevêtrements de tau, les seules cibles autres que l'amyloïde considérées comme des causes potentielles de la maladie. Tous les autres candidats-médicaments visaient à protéger les neurones de la dégénérescence pour amortir les effets de la maladie après son apparition. Les alternatives à l'hypothèse de la cascade amyloïde n'étaient guère envisagées.
Si seulement les médicaments axés sur l'amyloïde avaient fonctionné.
Introduction
Drogues et espoirs déçus
Il n'a pas fallu longtemps pour que des résultats décevants arrivent des essais de médicaments et des tests expérimentaux de l'hypothèse amyloïde. En 1999, la société pharmaceutique Elan a créé un vaccin destiné à entraîner le système immunitaire à attaquer la protéine amyloïde. La société a cependant arrêté l'essai en 2002, car certains patients recevant le vaccin ont développé une inflammation cérébrale dangereuse.
Au cours des années suivantes, plusieurs sociétés ont testé les effets d'anticorps synthétiques contre l'amyloïde et ont découvert qu'ils ne provoquaient aucun changement dans la cognition chez les patients atteints d'Alzheimer qui les recevaient. D'autres essais de médicaments visaient les enzymes qui clivaient la bêta-amyloïde de la protéine APP mère, et certains ont tenté d'éliminer les plaques existantes dans le cerveau des patients. Aucun de ceux-ci n'a fonctionné comme espéré.
En 2017, 146 candidats médicaments pour le traitement de la maladie d'Alzheimer avaient été jugés infructueux. Seuls quatre médicaments avaient été approuvés et ils traitaient les symptômes de la maladie, et non sa pathologie sous-jacente. Les résultats ont été si décevants qu'en 2018, Pfizer s'est retiré de la recherche sur la maladie d'Alzheimer.
Avis qui a comparé les résultats de 14 des principaux essais a confirmé que la réduction de l'amyloïde extracellulaire n'améliorait pas considérablement la cognition. Il y a également eu des échecs dans les essais axés sur des cibles autres que l'amyloïde, comme l'inflammation et le cholestérol, bien qu'il y ait eu beaucoup moins d'essais pour ces alternatives, et donc beaucoup moins d'échecs.
"C'était tellement lamentable", a déclaré Jessica Young, professeur agrégé à l'Université de Washington. Au cours de ses études, poursuivant d'abord la biologie cellulaire, puis la neurobiologie, et enfin la recherche sur la maladie d'Alzheimer en particulier, elle a observé les essais cliniques après l'échec des essais cliniques. C'était "décourageant pour les jeunes scientifiques qui voulaient vraiment essayer de faire une différence", a-t-elle déclaré. «Comme, comment pouvons-nous surmonter cela? Ça ne fonctionne pas."
Il y avait un bref point lumineux, cependant. En 2016, un premier essai sur l'aducanumab, un médicament développé par Biogen, s'est révélé prometteur pour réduire les plaques amyloïdes et ralentir le déclin cognitif des patients atteints de la maladie d'Alzheimer, selon les auteurs. rapporté dans Nature.
Mais en 2019, Biogen a mis fin à son essai clinique de phase 3, affirmant que l'aducanumab ne fonctionnait pas. L'année suivante, après avoir réanalysé les données et conclu que l'aducanumab fonctionnait après tout dans l'un des essais - modestement, chez un sous-ensemble de patients - Biogen a demandé l'approbation du médicament à la Food and Drug Administration.
La FDA a approuvé l'aducanumab en 2021 malgré les objections de ses conseillers scientifiques, qui ont fait valoir que ses avantages semblaient trop marginaux pour l'emporter sur ses risques. Même plusieurs chercheurs fidèles à l'hypothèse amyloïde ont été exaspérés par la décision. Medicare a décidé de ne pas couvrir le coût du médicament, de sorte que les seules personnes prenant de l'aducanumab sont en cours d'essais cliniques ou en mesure de le payer de leur poche. Après trois décennies de recherche mondiale principalement centrée sur l'hypothèse amyloïde, l'aducanumab est le seul médicament approuvé qui vise la neurobiologie sous-jacente pour ralentir la progression de la maladie.
"Vous pouvez avoir la plus belle hypothèse, mais si elle ne se concrétise pas avec une efficacité thérapeutique, alors ça ne vaut rien", a déclaré Nixon.
"Juste une expérience de plus"
Bien sûr, les échecs des essais cliniques ne signifient pas nécessairement que la science sur laquelle ils sont basés est invalide. En fait, les partisans de l'hypothèse amyloïde ont souvent fait valoir que bon nombre des tentatives de thérapies auraient pu échouer parce que les patients inscrits aux essais n'avaient pas reçu les médicaments anti-amyloïdes suffisamment tôt dans la progression de leur maladie.
Le problème avec cette défense est que puisque personne ne sait avec certitude ce qui cause la maladie d'Alzheimer, il n'y a aucun moyen de savoir à quel moment les interventions doivent être précoces. Les facteurs de risque peuvent survenir lorsque vous avez 50 ans ou 15 ans. S'ils surviennent très tôt dans la vie, sont-ils les causes définitives d'une maladie qui survient des décennies plus tard ? Et quelle est l'utilité d'un traitement potentiel s'il doit être prescrit aussi tôt ?
"L'hypothèse de l'amyloïde a évolué au fil du temps, de sorte que chaque fois qu'il y a un nouvel ensemble de découvertes qui remettent en question certains aspects de celui-ci, il se transforme en une hypothèse différente", a déclaré Nixon. Mais la prémisse fondamentale, à savoir que les plaques amyloïdes extracellulaires sont le déclencheur de toutes les autres pathologies, est restée la même.
Pour Small, un chercheur qui travaille sur des théories alternatives, quelques-uns des partisans de la cascade amyloïde qui continuent de retenir leur souffle pour des résultats encourageants sont "passés de scientifiques impartiaux à un peu plus idéologiques et religieux", a-t-il déclaré. "Ils sont dans ce genre de monde auto-réalisateur de toujours" juste une expérience de plus ". Cela n'a aucun sens scientifique.
De plus, Small note que pendant que les essais de médicaments pataugeaient, de nouvelles découvertes scientifiques faisaient également des trous dans l'hypothèse fondamentale. Des études de neuroimagerie, par exemple, confirmaient les conclusions d'autopsies antérieures selon lesquelles certaines personnes décédées avec d'importants dépôts amyloïdes dans le cerveau n'avaient jamais souffert de démence ou d'autres problèmes cognitifs.
Les échecs donnent également plus d'importance à une «inadéquation anatomique» qu'Alzheimer noté il y a plus de cent ans : Les deux régions du cerveau où la pathologie neurale de la maladie d'Alzheimer commence - l'hippocampe et le cortex entorhinal voisin - présentent généralement la plus faible accumulation de plaques amyloïdes. Au lieu de cela, les plaques amyloïdes se déposent d'abord dans le cortex frontal, qui s'implique dans les stades ultérieurs de la maladie et ne montre pas beaucoup de mort cellulaire, a déclaré Small. Des décennies peuvent s'écouler entre la première apparition de dépôts amyloïdes et tau et la mort neurale et le déclin cognitif observés dans la maladie - ce qui soulève des questions sur le lien causal entre eux.
L'hypothèse a pris un autre coup en juillet dernier quand un article bombe in Sciences a révélé que les données des pays influents 2006 Nature papier lier les plaques amyloïdes aux symptômes cognitifs de la maladie d'Alzheimer peut avoir été fabriqué. Le lien revendiqué par l'article avait convaincu de nombreux chercheurs de continuer à poursuivre les théories sur l'amyloïde à l'époque. Pour beaucoup d'entre eux, le nouvel exposé a créé une "grosse brèche" dans la théorie de l'amyloïde, a déclaré Patira.
Introduction
Aisen reconnaît que la science devrait encourager les chercheurs à adopter des approches différentes. "Mais bien sûr, en médecine universitaire et en science commerciale, tout le monde dépend beaucoup du résultat", a-t-il déclaré. "Les carrières dépendent de la réponse."
Et il y avait beaucoup à cheval sur l'hypothèse amyloïde. Il faut en moyenne plus d'une décennie et 5.7 milliards de dollars pour développer un seul médicament contre la maladie d'Alzheimer. "Les sociétés pharmaceutiques n'hésitent pas à dire qu'elles ont investi plusieurs milliards de dollars dans ce domaine", a déclaré Nixon.
Peut-être en raison de ces lourds engagements et du quasi-verrouillage de l'attention du public sur l'hypothèse amyloïde, certains chercheurs ont dû faire face à des pressions pour l'accepter même après que ses antécédents infructueux aient été clairs.
Lorsque Travaglini était étudiant de première année à l'Université de Stanford en 2015, il a été attiré par la recherche sur la maladie d'Alzheimer dans le cadre de sa thèse de doctorat. Cela semblait être un choix naturel : sa grand-mère avait été officiellement diagnostiquée avec la maladie et il avait déjà passé des dizaines d'heures à parcourir la littérature médicale à la recherche d'informations qui pourraient l'aider. Il a demandé l'avis de deux professeurs qui enseignaient un cours de biologie cellulaire qu'il suivait.
"Ils étaient comme, 'Ne concentrez même pas votre projet de classe là-dessus'", a déclaré Travaglini. Ils lui ont assuré que la maladie d'Alzheimer était pratiquement déjà résolue. "Ce sera amyloïde", se souvient-il en disant. « Il y aura des médicaments anti-amyloïdes qui fonctionneront dans les deux ou trois prochaines années. Ne t'inquiète pas pour ça.
Travaglini est ensuite allé voir un troisième professeur qui lui a également dit d'éviter la maladie d'Alzheimer, non pas parce qu'elle allait être résolue mais parce que "c'est tout simplement trop compliqué". S'attaquer plutôt à la maladie de Parkinson, a déclaré le professeur : les scientifiques avaient une bien meilleure idée de cette maladie, et c'était un problème beaucoup plus simple.
Travaglini a mis de côté son projet de travailler sur la maladie d'Alzheimer et a plutôt fait sa thèse sur la cartographie du poumon.
Les chercheurs qui étaient déjà engagés dans des approches non amyloïdes de la maladie d'Alzheimer disent qu'ils se sont heurtés à beaucoup de résistance. Il y avait beaucoup de gens qui "souffraient sous le joug du peuple amyloïde", a déclaré Small. Ils ne pouvaient pas obtenir de subventions ou de financement – et ils étaient, en général, découragés de poursuivre les théories qu'ils voulaient vraiment poursuivre.
"C'était frustrant d'essayer de diffuser différentes histoires", a déclaré Weaver. Cela a été "une lutte acharnée" pour obtenir un financement pour son travail sur la non-amyloïde.
Quand George Perry, professeur à l'Université du Texas à San Antonio, a avancé ses théories selon lesquelles l'amyloïde provenait de l'intérieur des neurones, "tout le monde détestait ça", a-t-il déclaré. "J'ai arrêté le travail parce que je ne pouvais pas obtenir de financement."
"Il n'y a pas de grand complot ou quoi que ce soit" pour interdire les approches alternatives, a déclaré Rick Livesey, professeur de biologie des cellules souches à l'University College de Londres. Mais il note qu '«il y a des problèmes autour de l'innovation dans la recherche sur la démence».
En 2016, Christian Behl, professeur de biochimie au Centre médical universitaire de l'Université Johannes Gutenberg de Mayence en Allemagne, a pris la décision audacieuse d'organiser une réunion intitulée "Au-delà de l'amyloïde", une discussion ouverte sur de nouvelles idées sur les causes de la maladie d'Alzheimer. "J'ai personnellement reçu pas mal de critiques de la part de différents collègues des domaines amyloïdes qui n'aimaient pas l'idée de faire une telle réunion", a-t-il déclaré.
Endosomes agrandis
Malgré les obstacles, certaines recherches sur la cascade non amyloïde ont fait des progrès décisifs au début des années 2000. En particulier, une découverte critique au tournant du millénaire a ravivé l'intérêt pour l'explication lysosomale.
Anne Cataldo, boursière postdoctorale dans le laboratoire de Nixon, étudiait les propriétés des organites appelées endosomes dans les cerveaux donnés à Harvard. Les endosomes sont un réseau hautement dynamique de vésicules qui se trouvent sous la membrane cellulaire et aident les lysosomes. Leur travail consiste à absorber des protéines et d'autres matériaux extérieurs à la cellule, à les trier et à les expédier là où ils doivent aller - parfois aux lysosomes pour l'autophagie. (Pensez aux endosomes comme à une version cellulaire de FedEx, a déclaré Young.)
Cataldo a remarqué que dans le cerveau des patients atteints de la maladie d'Alzheimer, les endosomes des neurones étaient anormalement gros, comme si les endosomes avaient du mal à traiter les protéines qu'ils captaient. Si les molécules destinées à être détruites ne sont pas étiquetées, recyclées ou expédiées correctement, cette perturbation de la voie endosomale-lysosomale peut déclencher une cascade de problèmes à la fois à l'intérieur et à l'extérieur des cellules. (Imaginez des colis non triés et non livrés s'empilant dans la flotte de camions FedEx.)
L'élargissement de l'endosome aurait pu sembler n'être qu'une conséquence de l'augmentation de la pathologie cérébrale, à l'exception de deux points importants : cela ne s'est pas produit dans le cerveau des personnes atteintes d'autres maladies neurodégénératives qu'ils ont examinées, mais uniquement de la maladie d'Alzheimer. Et l'élargissement a commencé à se produire avant que les plaques amyloïdes ne se déposent.
"Cette découverte était très cruciale", a déclaré Nixon.
De plus, Cataldo a montré que les endosomes étaient hypertrophiés chez des personnes qui ne présentaient pas encore de symptômes d'Alzheimer mais qui étaient porteuses d'une mutation, APOE4, qui a affecté la façon dont leur corps gère le cholestérol. APOE4 est le facteur de risque génétique le plus important jamais découvert pour la forme tardive de la maladie d'Alzheimer. (C'est la mutation que l'acteur Chris Hemsworth, célèbre comme le super-héros de cinéma Thor, a récemment appris qu'il porte.) Les personnes qui ont un exemplaire de APOE4 ont un risque deux à trois fois plus élevé de développer la maladie d'Alzheimer ; des gens comme Hemsworth qui ont deux copies ont un risque huit à douze fois plus élevé.
Cataldo, Nixon et leurs collègues publié leurs résultats en 2000. Depuis lors, des preuves ont impliqué des perturbations lysosomales dans des problèmes allant des maladies neurodégénératives aux «maladies de surcharge lysosomale», dans lesquelles les molécules toxiques s'accumulent dans les lysosomes au lieu de se décomposer. Il a également été découvert que lorsque l'APP est clivée pour fabriquer de l'amyloïde bêta dans les neurones, cela se produit à l'intérieur de leurs endosomes. Et des études ont montré que le système endosomal-lysosomal commence régulièrement à ralentir et à mal fonctionner dans les cellules vieillissantes - un fait qui a fait de ces organites des sujets brûlants pour la recherche sur la longévité.
Introduction
Cataldo est décédé en 2009 et les travaux sur les endosomes dans le laboratoire de Nixon et avec ses collaborateurs sont au point mort. Mais Small et son équipe étaient à fond dans ce domaine de recherche à l'époque. En 2005, ils preuve trouvée que dans certains endosomes, un complexe de protéines connu sous le nom de rétromère pourrait mal fonctionner dans la maladie d'Alzheimer et déclencher des embouteillages endosomaux qui provoquent l'accumulation d'amyloïde dans les neurones.
Le pouvoir de persuasion de la génétique
Tout comme les expériences génétiques dans le laboratoire de Hardy et d'autres ont d'abord contribué à propulser l'hypothèse de la cascade amyloïde au premier plan, la génétique a fait quelque chose de similaire pour les hypothèses alternatives au cours des 15 dernières années. "La génétique est définitivement considérée comme le point d'ancrage permettant aux gens d'essayer de donner un sens aux choses", a déclaré Livesey.
À partir de 2007, des études statistiques massives du génome ont identifié des dizaines de nouveaux risques génétiques pour la maladie d'Alzheimer. Ces gènes étaient généralement beaucoup plus faibles dans leurs effets que APOE4, mais ils ont tous augmenté la probabilité qu'une personne développe la maladie d'Alzheimer. Ils ont également relié directement les formes tardives de la maladie à de multiples voies biochimiques dans les cellules, notamment le système immunitaire, le métabolisme du cholestérol et le système endosomal-lysosomal. Bon nombre de ces gènes ont également été parmi les premiers à devenir actifs dans la maladie d'Alzheimer. Ces découvertes ont eu lieu lorsque d'autres ont commencé à croire que "cela est significatif", a déclaré Nixon.
L'hypothèse endosomale-lysosomale ne devenait pas seulement plus concrète ; il semblait de plus en plus susceptible d'être une pièce essentielle du puzzle de la maladie d'Alzheimer.
Les partisans de l'hypothèse de la cascade amyloïde, cependant, croient toujours que la génétique est de leur côté. Les trois seuls gènes connus pour causer directement la maladie d'Alzheimer, plutôt que d'augmenter simplement le risque, concernent les protéines APP (le fléau de la famille Jennings), la préséniline 1 et la préséniline 2 - et des mutations dans les trois provoquent des accumulations d'amyloïde .
"Quiconque regarde cela et dit que l'amyloïde n'est pas causal se cache simplement la tête dans le sol ou est malhonnête", a déclaré Tanzi. "La génétique vous rendra libre."
Mais des études ont également suggéré que ces gènes pourraient être impliqués d'une manière qui ne dépend pas de l'hypothèse amyloïde. Par exemple, en 2010, Nixon et son équipe rapporté que les mutations de la préséniline 1 perturbaient la fonction lysosomale. Les preuves suggèrent également que les trois gènes causaux sont impliqués dans le gonflement des endosomes.
Les débats sur la signification des résultats sont toujours féroces, mais de nombreux chercheurs dans le domaine de la maladie d'Alzheimer ressentent un grondement sous leurs pieds alors que le domaine évolue vers l'idée que "l'amyloïde n'est pas sans importance, mais ce n'est pas la seule chose", a déclaré Nixon. "Maintenant, il y a un nombre suffisant de personnes [à bord] pour que je pense que le message est, 'Faites votre propre truc maintenant.'"
Fleurs de démence
Sur le bureau de Nixon se trouve un exemplaire du numéro de juin de Nature Neuroscience, et à côté une tasse sur laquelle est imprimée la couverture du numéro, qui lui a été remise par l'auteur principal de l'étude.
Dans la couverture de ce numéro, Nixon et son équipe ont rapporté l'un des éléments de preuve les plus puissants à ce jour selon lesquels la version simple de l'hypothèse amyloïde est fausse et que quelque chose de plus profond dans les neurones fonctionne fondamentalement mal. Si leurs découvertes chez les souris et une poignée de tissus humains se confirment dans les études de suivi, elles pourraient changer de manière critique notre compréhension des origines de la maladie d'Alzheimer.
À l'aide d'une nouvelle sonde, ils ont marqué par fluorescence des lysosomes impliqués dans l'autophagie chez des souris génétiquement induites pour développer la maladie d'Alzheimer. La sonde a permis aux chercheurs d'observer la progression de la maladie chez des souris vivantes sous un microscope confocal géant. La première des micrographies résultantes était "l'image la plus spectaculaire que nous ayons jamais collectée", a déclaré Nixon. "C'était tellement hors du domaine de tout ce que j'avais vu." Il a montré des structures dans le cerveau qui ressemblaient à des fleurs.
Ces « fleurs » se sont révélées être des neurones bourrés d'accumulations toxiques de protéines et de molécules. Après un concours parmi les membres de l'équipe, l'équipe a décidé de nommer ces neurones "PANTHOS", du mot grec ancien pour fleur (ánthos) avec un "p" ajouté pour poison.
Introduction
D'autres travaux ont révélé que les neurones PANTHOS étaient des produits d'une autophagie qui avait mal tourné. Normalement dans l'autophagie, les lysosomes très acides transportant des enzymes digestives fusionnent avec des vésicules transportant des déchets. La fusion aboutit à une structure connue sous le nom d'autolysosome, dans laquelle les déchets sont digérés puis recyclés dans la cellule. Chez les souris atteintes de la maladie d'Alzheimer, cependant, les autolysosomes gonflaient avec des accumulations de bêta-amyloïde et d'autres déchets protéiques. Les lysosomes et les autolysosomes n'étaient pas suffisamment acides pour que les enzymes digèrent les déchets.
Les neurones ont continué à fabriquer de plus en plus d'autolysosomes, dont chacun est devenu de plus en plus gros. Bientôt, ils pénétrèrent dans la membrane cellulaire, la poussant vers l'extérieur pour former les "pétales" des formes de fleurs que Nixon avait vues. Des autolysosomes engorgés se sont également accumulés au centre du neurone, fusionnant avec les organites et formant des tas de fibrilles amyloïdes qui ont commencé à ressembler à des plaques.
Finalement, les autolysosomes éclatent et libèrent leurs enzymes toxiques, endommageant et tuant lentement la cellule. Le contenu de la cellule morte s'est ensuite infiltré dans l'espace environnant - et a commencé à empoisonner les cellules voisines, qui à leur tour sont également devenues des neurones PANTHOS avant d'exploser. La microglie, des cellules qui font partie du système immunitaire du cerveau, est intervenue pour nettoyer le gâchis, mais dans le processus, elles ont également commencé à endommager les neurones voisins.
Nixon et ses collègues ont également réalisé autre chose : avec les méthodes traditionnelles de coloration et d'imagerie, les masses de protéines accumulées dans les autolysosomes à l'intérieur des neurones PANTHOS auraient ressemblé exactement aux plaques amyloïdes classiques à l'extérieur des cellules. Les plaques amyloïdes extracellulaires ne tuaient pas les cellules, car les cellules étaient déjà mortes.
Leur découverte impliquait que les thérapies anti-amyloïdes seraient futiles. "C'est comme essayer de guérir une maladie chez quelqu'un qui est enterré dans le cimetière", a déclaré Nixon. "Enlever la plaque, c'est enlever la pierre tombale."
Parce que leurs découvertes initiales concernaient des souris, l'équipe a recherché des neurones PANTHOS similaires dans des échantillons humains. Sachant quoi chercher, ils les ont trouvés facilement. Assis aux commandes du microscope confocal qui remplissait la moitié d'une pièce sombre et poussiéreuse du laboratoire de Nixon, le chercheur Philippe Stavrides a basculé le champ de mise au point de haut en bas sur l'un des échantillons de cerveau humain atteint d'Alzheimer. Des éclats lumineux des verts, des rouges et des bleus des « fleurs » vénéneuses remplissaient l'écran du microscope.
"C'est vraiment un article très intéressant, et un pas de plus vers la cause", a déclaré Charlotte Teunissen, professeur de neurochimie aux centres médicaux universitaires d'Amsterdam. Comprendre les mécanismes des perturbations précoces de la maladie d'Alzheimer pourrait aider non seulement à développer des médicaments, mais aussi à identifier des biomarqueurs, a-t-elle ajouté. Le document « était exceptionnel », a déclaré Perry.
Les gens se demandent depuis longtemps quelle forme d'amyloïde est la plus toxique et où elle fait le plus de dégâts, et cette étude a fourni de nombreuses preuves que l'amyloïde intracellulaire peut jouer un rôle important dans la maladie, a déclaré Aisen. Ce qui pourrait être intéressant maintenant, a-t-il dit, serait que les neuropathologistes vérifient la fréquence et l'étendue de ces anomalies dans le cerveau des personnes atteintes d'Alzheimer. Pour la recherche sur la pharmacothérapie, il pense qu'il y a maintenant "d'autant plus de raisons de continuer à explorer de petites molécules qui peuvent pénétrer dans la cellule et inhiber réellement les enzymes qui génèrent la bêta-amyloïde".
Depuis la publication de l'article PANTHOS, Nixon et son équipe ont peut-être découvert pourquoi les lysosomes des patients atteints de la maladie d'Alzheimer ne s'acidifient pas correctement. Lorsque l'APP est digérée dans l'endosome, l'un des sous-produits est l'amyloïde bêta, mais un autre est une protéine appelée bêta-CTF. Trop de bêta-CTF inhibe le système d'acidification du lysosome. Le bêta-CTF pourrait donc être une autre cible potentielle importante pour le développement de médicaments qui a généralement été ignorée, a déclaré Nixon.
Toutes les parties de l'éléphant
Une semaine après avoir publié l'article PANTHOS, Nixon et plusieurs autres chercheurs ont reçu le prix Oskar Fischer, un prix décerné à l'Université du Texas à San Antonio pour des idées novatrices qui vont au-delà des théories dominantes sur la maladie d'Alzheimer.
Le prix était à l'origine destiné à être décerné à la personne qui a fourni l'explication la plus complète des causes de la maladie d'Alzheimer. Mais les fondateurs l'ont finalement divisé en plusieurs prix "parce qu'il est impossible de saisir tous les aspects différents" d'une maladie aussi complexe, a déclaré Nixon.
Nixon a gagné pour sa description des problèmes liés à la capacité des endosomes à transporter des protéines et des lysosomes à éliminer les protéines. D'autres ont gagné pour leurs travaux sur les anomalies du métabolisme du cholestérol, les mitochondries, les cellules souches neurales et l'identité des neurones.
La séquence hypothétique des événements dans la pathologie est obscure; divers arguments peuvent être avancés pour ce qui vient en premier, en deuxième ou en troisième. Mais toutes les voies dysfonctionnelles - impliquant les endosomes et les lysosomes, le système immunitaire, le métabolisme du cholestérol, les mitochondries, les cellules souches neurales et le reste - pourraient être des pièces entrelacées d'un seul et même gigantesque puzzle.
"Ils, dans mon esprit, peuvent tous être intégrés dans une seule entité, que j'appelle l'éléphant", a déclaré Nixon. Les dysfonctions endosomales-lysosomales, par exemple, pourraient facilement influencer toutes les autres voies et envoyer des perturbations se répercutant sur les cellules individuelles et le cerveau. Mais si les dysfonctionnements sont entrelacés, il se peut qu'il n'y ait pas un seul déclencheur définitif de la maladie d'Alzheimer.
D'autres chercheurs commencent également à voir la maladie d'Alzheimer moins comme un trouble distinct unique que comme un assortiment de processus qui vont mal ensemble. Si c'est vrai, les traitements qui ciblent une seule protéine dans cette cascade, comme l'amyloïde, pourraient ne pas avoir beaucoup d'avantages thérapeutiques. Mais un cocktail de médicaments - disons, un qui cible les pattes de l'éléphant, un qui cible sa queue et un qui cible sa trompe - pourrait suffire à renverser l'animal.
Introduction
Pourtant, trop de gens insistent pour que le débat sur les causes de la maladie d'Alzheimer soit considéré comme un problème, a déclaré Nixon. Ils le réprimandent, arguant que ses croyances sur l'importance du mécanisme endosomal-lysosomal doivent signifier qu'il ne croit pas que l'amyloïde bêta joue un rôle dans la maladie. "C'est comme si vous ne pouviez pas tenir deux idées pertinentes en juxtaposition", a-t-il déclaré.
Dans la maladie d'Alzheimer, l'amyloïde bêta peut être un tueur, mais il pourrait y avoir une gamme de protéines toxiques qui s'accumulent et qui sont tout aussi importantes pour tuer la cellule, a-t-il déclaré. La bêta-amyloïde est comme une peau de banane dans une poubelle. "Il y a toute une série d'autres déchets qui pourraient être encore plus dégoûtants que la peau de banane", a déclaré Nixon.
Small convient qu'il pourrait être plus logique que l'hypothèse endosomale-lysosomale, l'hypothèse de la neuroinflammation et l'hypothèse de la cascade amyloïde se combinent à un moment donné en une théorie plus large. « Vous pouvez couper ça avec le rasoir d'Occam, dit-il.
Les implications de cette perspective plus large pourraient aller au-delà du domaine de la maladie d'Alzheimer. Les indices tirés de la maladie d'Alzheimer pourraient nous aider à comprendre d'autres troubles neurodégénératifs, tels que la maladie de Parkinson et la sclérose latérale amyotrophique (SLA ou maladie de Lou Gehrig) - et le vieillissement. L'inverse pourrait également s'appliquer : Weaver lit souvent la littérature sur la SLA et la maladie de Parkinson, espérant que leurs idées "se répercuteront sur notre monde", a-t-il déclaré.
Nouveaux médicaments, nouvelles théories
L'enthousiasme pour des explications au-delà de l'hypothèse de la cascade amyloïde ne signifie pas que les gens ont perdu tout intérêt pour les médicaments anti-amyloïdes actuellement testés. Aisen et de nombreux autres chercheurs sont toujours optimistes sur le fait que nous pouvons nous appuyer sur le succès modéré du lecanemab. Même si les médicaments ne traitent qu'une partie de ce qui ne va pas dans la maladie d'Alzheimer, toute amélioration pourrait être une bouée de sauvetage pour les patients.
"Les patients ont besoin de quelque chose", a déclaré Weaver. "Et j'espère vraiment que l'une de ces [idées] s'avérera être la bonne."
Après tant d'années d'échecs médicamenteux, les résultats du lecanemab ont été une bonne nouvelle pour Hardy. Il s'est envolé de Londres à San Francisco pour être présent lors de la présentation des résultats fin novembre lors de la conférence Clinical Trials on Alzheimer's Disease. Il aurait pu regarder les résultats de chez lui en ligne, mais il voulait faire partie de l'excitation et "entendre ce que les autres pensent des résultats".
Même si Hardy a aidé à lancer l'hypothèse de la cascade amyloïde il y a des décennies et croit toujours en son pouvoir, il a également toujours été extrêmement réceptif à l'évolution des idées.
En 2013, Hardy et son équipe ont découvert que des mutations dans un gène impliqué dans le système immunitaire pouvaient augmenter le risque de développer la maladie d'Alzheimer à un stade tardif. Depuis lors, il a réorienté son laboratoire vers l'étude de la microglie. Il soupçonne que les dépôts amyloïdes pourraient activer directement la microglie pour provoquer une inflammation dommageable.
Pour de nombreux chercheurs, le système immunitaire offre une explication flexible et attrayante de la maladie d'Alzheimer, qui correspond à la fois à l'hypothèse amyloïde et à d'autres idées. Un reportage dans le numéro de juillet 2020 de The Lancet ont énuméré la variété des facteurs de risque connus de la démence, allant de la pollution de l'air aux traumatismes crâniens répétitifs en passant par les infections systémiques. "Je veux dire, ça continue encore et encore", a déclaré Weaver. "Ils sont différents comme la nuit et le jour."
Le fil qui les relie, a-t-il poursuivi, est le système immunitaire. Si vous vous cognez la tête et endommagez les tissus, le système immunitaire intervient pour nettoyer le gâchis ; si vous êtes infecté par un virus, votre système immunitaire se réveille pour le combattre ; la pollution de l'air active le système immunitaire et provoque une inflammation. Des études ont montré que même l'isolement social peut entraîner une inflammation du cerveau et que la dépression est un facteur de risque connu de démence, a déclaré Weaver.
Le système immunitaire est également intimement lié au système lysosomal. "La façon dont les cellules utilisent la voie lysosomale pour internaliser, dégrader ou recycler les protéines est essentielle à la manière dont une réponse neuro-immune peut se produire", a déclaré Young.
Mais le réseau endosomal-lysosomal est également très finement réglé et comporte une multitude de pièces mobiles qui fonctionnent différemment dans différents types de cellules. Cela rend plus difficile à cibler, a déclaré Young. Pourtant, elle espère qu'il y aura une rafale de nouveaux essais cliniques ciblant ce réseau dans les prochaines années. Young, Small et Nixon travaillent tous sur le ciblage de différents aspects de ce réseau.
Une partie de l'attrait de l'hypothèse de la cascade amyloïde était qu'elle offrait une solution simple à la maladie d'Alzheimer. Certaines de ces autres hypothèses apportent des couches supplémentaires de complexité, mais c'est une complexité à laquelle les scientifiques - et un nombre croissant de startups - semblent désormais prêts à s'attaquer.
En attendant le soulagement
Travaglini est retourné à la recherche sur la maladie d'Alzheimer à un stade avancé de son travail de doctorat. En octobre 2021, il a commencé à l'Institut Allen, passant au crible des tranches d'échantillons de cerveau de personnes décédées de la maladie. Lui et son équipe compilent les Atlas cellulaire de la maladie d'Alzheimer de Seattle – une référence qui détaillera les effets de la maladie sur le mélange diversifié de cellules du cerveau. Dans le cadre de ces travaux, ils analysent les changements d'activité de plus d'une centaine de types de cellules du cortex au cours de la progression de la maladie d'Alzheimer.
"Le visage cellulaire de la maladie est si important, car il place tous ces changements moléculaires et hypothèses dans le contexte de la cellule dans laquelle ils se produisent réellement", a déclaré Travaglini. Si vous mettez de la protéine amyloïde ou tau sur des cellules dans un plat, les cellules commencent à se détériorer et à mourir. "Mais il n'a pas été aussi clair comment les différents types de cellules changent."
Ses travaux ont déjà révélé des informations intéressantes, telles que le fait que les neurones les plus vulnérables à la maladie sont ceux qui ont établi des connexions extra-longues à travers le cortex du cerveau – où une grande partie de notre capacité cognitive se manifeste. Quelque chose à propos de ce type de cellule pourrait le rendre plus sensible à la maladie, a-t-il déclaré.
Travaglini et ses collègues ont également constaté une augmentation du nombre de cellules telles que la microglie, ajoutant encore plus de preuves à l'idée que la neuroinflammation est une partie importante du processus. Ils ont également déjà découvert un certain nombre de gènes qui s'expriment de manière incorrecte dans le cerveau des personnes atteintes de la maladie d'Alzheimer, notamment des gènes liés au réseau lysosomal-endosomal. Finalement, leur travail pourrait aider à découvrir le moment où les choses tournent mal dans des cellules spécifiques, révélant l'un des plus grands mystères de la maladie.
Travaglini a essayé de rendre visite à ses grands-parents aussi souvent que possible. Il y a quelque temps, sa grand-mère avait besoin d'être transférée dans une maison de la mémoire de la vie assistée; son grand-père y est allé aussi. "Il voulait être avec elle", a déclaré Travaglini.
Ils étaient des compagnons constants depuis qu'ils se sont rencontrés à Philadelphie à l'université; ils se sont mariés il y a plus de 60 ans au Japon, où il était en poste pour le service militaire. Il a toujours été difficile pour lui de la voir s'éclipser, mais cela est devenu encore plus difficile récemment lorsqu'il a lui aussi reçu un diagnostic de démence, mais pas d'Alzheimer. Il parlait d'elle avec amour, mais ajoutait ensuite "elle ne m'aime plus vraiment", a déclaré Travaglini. La famille lui rappelait que ce n'était pas vrai, que c'était la maladie.
Tôt le matin du 1er décembre, la grand-mère de Travaglini est décédée. Elle avait 91 ans.
Son Alzheimer avait trop progressé pour qu'elle comprenne sur quoi son petit-fils travaillait, mais son grand-père a au moins eu la chance de savoir que Travaglini poursuivait des recherches dans les domaines de la démence. "Il en était vraiment fier", a déclaré Travaglini.
Le soutien familial est important pour des chercheurs comme Travaglini à plus d'un titre. Des millions de familles se portent volontaires pour aider à tester de nouveaux médicaments et de nouvelles idées pour faire progresser la compréhension de la maladie d'Alzheimer, sachant très bien que les résultats ne se matérialiseront probablement pas assez tôt pour les aider.
Jusqu'à ce que des traitements efficaces soient trouvés, Patira continuera de traiter les patients atteints de démence dont elle s'occupe en leur tenant la main tout au long du voyage et en les aidant à naviguer dans leurs relations évolutives avec leurs familles. La plus grande crainte de ses patients est de ne plus pouvoir reconnaître leurs petits-enfants. "C'est douloureux de penser par vous-même", a-t-elle déclaré. "Et c'est douloureux d'y penser pour les proches."
La recherche dans le domaine, désormais plus ouverte à d'autres alternatives, continuera d'avancer, avec de bonnes et de mauvaises nouvelles. "Même si les études ne fonctionnent pas, vous apprenez quelque chose des échecs", a déclaré Patira. "C'est frustrant en tant que clinicien, mais c'est bon pour la science."
"Carol connaissait les implications"
Peu de temps après la découverte par Hardy que le APP était la raison pour laquelle sa famille était si atteinte de la maladie d'Alzheimer, Carol Jennings a quitté son emploi d'enseignante pour travailler à temps plein en soutenant et en défendant la recherche sur la maladie d'Alzheimer. Au cours des décennies suivantes, elle a travaillé en étroite collaboration avec Hardy, puis avec d'autres chercheurs de l'University College London.
Jennings n'a jamais passé le test génétique pour le APP mutation qui a conduit son père, trois tantes et un oncle - cinq des 11 personnes de sa famille - à développer la maladie d'Alzheimer. "Elle ne pensait pas que cela en valait la peine, car nous ne pouvions rien faire", a déclaré Stuart Jennings, le mari de Carol, qui est pasteur méthodiste et historien. « Elle disait : 'je pourrais me faire écraser par un bus demain ; pourquoi s'inquiéter de quelque chose qui va arriver dans 30 ans ?' » Leurs deux enfants n'ont pas non plus été testés.
En 2012, Carol Jennings a reçu un diagnostic de maladie d'Alzheimer. Elle avait 58 ans.
Carol Jennings fait partie de la très petite fraction de personnes que les chercheurs peuvent examiner et dire exactement pourquoi son cerveau s'est détérioré. Le cerveau de la grande majorité des patients atteints de la maladie d'Alzheimer, dont la maladie n'est pas liée à un gène spécifique, est plus ouvert à l'interprétation.
"Ce qui est intéressant, c'est que les premiers symptômes étaient [that] les choses qu'elle a mal faites ont empiré", a déclaré Stuart Jennings. "Nous avions tous l'habitude de plaisanter sur le fait qu'elle pouvait se perdre en allant de la chambre à la salle de bain." Finalement, cela est devenu littéralement vrai. Elle avait toujours tergiversé, mais elle est devenue très dernière minute.
Ensuite, les choses pour lesquelles elle était douée, comme emballer et organiser, ont commencé à se détériorer. Il lui a fallu des années pour obtenir un diagnostic formel, mais une fois qu'elle l'a fait, ce fut traumatisant pendant les deux premiers jours, a déclaré Stuart: "Carol savait quelles étaient les implications."
Alors elle a commencé à donner des instructions. À sa mort, a-t-elle dit à Stuart, son cerveau doit être donné à la banque de cerveaux gérée par l'équipe de l'University College London, comme l'ont été les cerveaux des autres membres de sa famille affligés. Elle lui a dit qu'il n'avait pas à la garder à la maison s'il ne pouvait pas faire face, mais qu'il devait la garder propre. Tous les petits détails ont été corrigés. « Elle était brillante. Elle a tout organisé. Je l'ai juste soutenue, vraiment », a déclaré Stuart.
Il a réussi à la garder à la maison et les chercheurs de l'UCL continuent de suivre la famille Jennings. Le fils de Carol et Stuart, John, travaille également en étroite collaboration avec eux maintenant.
Alors qu'il parlait sur Zoom, Stuart tapotait parfois la tête de Carol depuis son siège à côté d'elle, alors qu'elle était allongée dans son lit avec un rhume. À cause de sa maladie d'Alzheimer, elle ne peut plus sortir du lit ni parler autrement que pour répondre par oui ou par non à certaines invites. Au cours de la conversation, elle a dérivé dans et hors du sommeil - mais quand elle était éveillée et regardait l'interview, elle n'avait pas l'impression d'être silencieuse.
Peut-être qu'à ces moments-là, une partie d'elle était de retour sur scène pour donner des conférences sur la maladie d'Alzheimer, enchaînant les mots avec aisance, inspirant et épatant le public. Dans ses entretiens, elle insistait sur l'idée qu '«il s'agit de familles, pas de tubes à essai et de laboratoires», a déclaré Stuart. "C'était assez puissant, je pense, pour que les représentants de la drogue l'entendent."
Carol n'était pas dérangée que les traitements modificateurs de la maladie n'arrivent pas à temps pour l'aider - pour elle, c'était un petit point. "Carol a toujours travaillé sur le principe que c'est pour les enfants et pour les prochaines générations", a déclaré Stuart.