Het doel van radiotherapie is om een voorgeschreven stralingsdosis toe te dienen aan het tumordoel terwijl de schade aan het omliggende normale weefsel wordt beperkt. Dit wordt momenteel bereikt met behulp van op populatie gebaseerde optimalisatie van behandelplannen, gebaseerd op vooraf gedefinieerde op dosis gebaseerde doelstellingen en orgaan-at-risk (OAR)-beperkingen die zijn ontwikkeld op basis van de geaggregeerde respons op straling van een brede patiëntenpopulatie. Helaas variëren de effectiviteit en toxiciteit van dergelijke gestandaardiseerde behandelplannen, omdat patiënten en hun tumoren individuele biologische kenmerken hebben.
Om een meer gepersonaliseerde benadering van radiotherapieplanning te bieden, hebben onderzoekers van de Universiteit van Michigan hebben een nieuwe optimalisatiestrategie voor intensiteitsgemoduleerde radiotherapie (IMRT) ontwikkeld die patiëntspecifieke dosis-responsmodellen rechtstreeks in het planningsproces integreert. Hun techniek, beschreven in Medische Fysica, is gebaseerd op het maximaliseren van de voorspelde waarde van het totale nut van de behandeling - gedefinieerd als de waarschijnlijkheid van lokale controle minus de gewogen som van de toxiciteitskansen.
De nieuwe planningsmethode, genaamd Priority Utility Optimization (PUO), vormt een aanvulling op de standaardbenaderingen door gepersonaliseerde factoren op te nemen die verband houden met de radiogevoeligheid van tumoren en OAR's. OAR-radiotoxiciteit kan bijvoorbeeld worden beïnvloed door leeftijd, rookstatus, genexpressie, moleculaire markers en reeds bestaande aandoeningen zoals hartaandoeningen. Andere gelijktijdige behandelingen kunnen ook de werkzaamheid van bestralingstherapie beïnvloeden.

Om hun strategie te valideren, hoofdonderzoeker Martha Matuszak en collega's gebruikten de PUO-methode om IMRT-plannen te maken voor vijf patiënten met niet-kleincellige longkanker (NSCLC). Zij melden dat PUO-planning de lokale controle voor alle patiënten verbeterde in vergelijking met de conventionele plannen die voor hun behandelingen waren gebruikt.
"NSCLC-patiënten vertegenwoordigen een zeer heterogene groep met variabiliteit in omvang en lokalisatie van de ziekte", legt hoofdauteur uit Daniël Polan. “In combinatie met andere anatomische variabiliteit kunnen deze factoren de behandelplanning drastisch beïnvloeden, inclusief eventuele verwachte voordelen van verschillende optimalisatiemethoden. Daarom hebben we voor de eerste haalbaarheidstest van onze methode vijf gevallen geselecteerd om diversiteit in patiëntgrootte, tumorgrootte, locatie en lateraliteit weer te geven, naast diversiteit in dosiscovariaten die de voorspelde resultaten beïnvloeden."
Om patiëntspecifieke IMRT-plannen te maken, gebruikten de onderzoekers eerst een commercieel behandelingsplanningssysteem om de dosis te berekenen op basis van een invloedsmatrix van bijdragen van de bundeldosis aan de interessegebieden. Vervolgens lossen ze twee optimalisatieproblemen op om optimale bundelgewichten te genereren die weer in de TPS kunnen worden geïmporteerd.
Het eerste optimalisatieprobleem maximaliseert het algehele nut van het plan, afhankelijk van typische klinische dosisbeperkingen, door de wisselwerking tussen werkzaamheid en toxiciteit te optimaliseren op basis van geïndividualiseerde dosis-responsmodellen. De tweede minimaliseert conventionele op dosis gebaseerde doelstellingen, onderhevig aan dezelfde dosisbeperkingen als de eerste, terwijl de optimale bruikbaarheid behouden blijft die is bepaald op basis van de eerste optimalisatie.
Voor alle vijf patiënten genereerde de PUO-aanpak met succes optimale bundelgewichten die de bruikbaarheid maximaliseerden terwijl ze binnen de op dosis gebaseerde beperkingen bleven. Voor de studie vergeleken de onderzoekers deze PUO IMRT-plannen met de klinisch geleverde 3D conforme radiotherapie (CRT) plannen, en met retrospectief gegenereerde dosis-only optimalisatie (DOO) IMRT en volumetrisch gemoduleerde boogtherapie (VMAT) plannen.
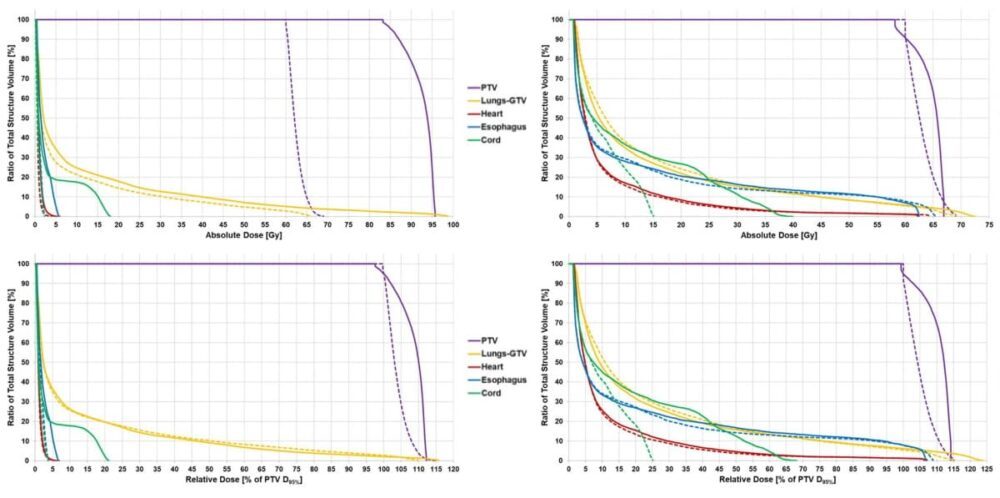
In vergelijking met de 3DCRT-, VMAT- en DOO IMRT-plannen verbeterde de PUO-methode het plannut met gemiddeld respectievelijk 40%, 32% en 31%. De PUO-plannen toonden een gemiddelde verbetering van 17% in lokale controle met vergelijkbare toxiciteit als conventionele planning.
Zoals verwacht, verschilde de mate van voordelen van de PUO IMRT-plannen per patiënt. Polan meldt dat PUO voor één patiënt resulteerde in een verbetering van het nut van 70% ten opzichte van conventionele DOO. "Dit komt overeen met een absolute verbetering van 32% in de voorspelde kans op progressievrije overleving, terwijl de voorspelde kans op door straling veroorzaakte longtoxiciteit slechts met 2% toeneemt", zegt hij. "Deze substantiële wisselwerking heeft het potentieel om de overlevingskansen van de ziekte aanzienlijk te verbeteren en tegelijkertijd de impact op de kwaliteit van leven van een patiënt na de behandeling te minimaliseren."
Bij een andere patiënt met een grote tumor waren de verbeteringen echter minimaal. Polan legt uit dat bij grotere tumoren de planning van de behandeling doorgaans beperkter wordt vanwege de toegenomen integrale dosisvereisten en een verminderd vermogen om grenzen aan normaal weefsel te vermijden.

AI-framework gebruikt medische beelden om de radiotherapiedosis te individualiseren
Het team benadrukt dat de PUO-methode een kwantitatieve manier biedt om te bepalen welke patiënten baat kunnen hebben bij dosisescalatie of herverdeling, op basis van patiëntspecifieke klinische factoren en biomarkers, terwijl ook rekening wordt gehouden met patiëntgeometrie en OAR-dosislimieten.
De onderzoekers voeren momenteel grootschalige retrospectieve onderzoeken uit met als doel een prospectieve klinische proef te ontwikkelen waarbij gebruik wordt gemaakt van de PUO-behandelingsplanningsstrategie. Hun onderzoek concentreert zich op het integreren van patiëntgegevens en gepersonaliseerde uitkomstvoorspellingen rechtstreeks in de planning van radiotherapie, met een huidige focus op lever-, long- en hoofd-halskanker, waarbij het in evenwicht brengen van de positieve en negatieve effecten van radiotherapie een aanzienlijke invloed kan hebben op de algemene kwaliteit van leven van een patiënt. -leven.