Celem radioterapii jest dostarczenie przepisanej dawki promieniowania do docelowego guza przy jednoczesnym ograniczeniu uszkodzeń otaczających zdrowych tkanek. Obecnie osiąga się to za pomocą optymalizacji planu leczenia opartej na populacji, opartej na predefiniowanych celach opartych na dawce i ograniczeniach narządów zagrożonych (OAR), opracowanych na podstawie zagregowanej odpowiedzi na promieniowanie szerokiej populacji pacjentów. Niestety skuteczność i toksyczność takich wystandaryzowanych planów leczenia jest różna, ponieważ pacjenci i ich nowotwory mają indywidualne cechy biologiczne.
Dążąc do zapewnienia bardziej spersonalizowanego podejścia do planowania radioterapii, naukowcy z University of Michigan opracowali nowatorską strategię optymalizacji radioterapii z modulacją intensywności (IMRT), która bezpośrednio włącza specyficzne dla pacjenta modele dawka-odpowiedź do procesu planowania. Ich technika, opisana w Fizyka medyczna, opiera się na maksymalizacji przewidywanej wartości ogólnej użyteczności zabiegu – zdefiniowanej jako prawdopodobieństwo zwalczania miejscowego pomniejszone o ważoną sumę prawdopodobieństw toksyczności.
Nowa metoda planowania, zwana priorytetową optymalizacją użyteczności (PUO), rozszerza standardowe podejścia poprzez włączenie spersonalizowanych czynników związanych z radiowrażliwością guzów i OAR. Na przykład na radiotoksyczność OAR może mieć wpływ wiek, palenie tytoniu, ekspresja genów, markery molekularne i istniejące wcześniej stany, takie jak choroby serca. Inne jednoczesne leczenie może również wpływać na skuteczność radioterapii.

Aby zweryfikować ich strategię, główny badacz Marta Matuszak i współpracownicy wykorzystali metodę PUO do stworzenia planów IMRT dla pięciu pacjentów z niedrobnokomórkowym rakiem płuca (NSCLC). Zgłaszają, że planowanie PUO poprawiło kontrolę miejscową u wszystkich pacjentów w porównaniu z konwencjonalnymi planami, które były stosowane w ich leczeniu.
„Pacjenci z NSCLC stanowią wysoce heterogenną grupę o zróżnicowanym zakresie i lokalizacji choroby” — wyjaśnia główny autor Daniel Polan. „W połączeniu z innymi zmiennościami anatomicznymi czynniki te mogą drastycznie wpłynąć na planowanie leczenia, w tym wszelkie przewidywane korzyści z różnych metod optymalizacji. Dlatego do wstępnego testowania wykonalności naszej metody wybraliśmy pięć przypadków reprezentujących różnorodność wielkości pacjenta, wielkości guza, lokalizacji i boczności, oprócz różnorodności współzmiennych dawki wpływających na przewidywane wyniki”.
Aby stworzyć plany IMRT specyficzne dla pacjenta, naukowcy najpierw wykorzystali komercyjny system planowania leczenia do obliczenia dawki w oparciu o macierz wpływu wkładu dawki wiązki w interesujące regiony. Następnie rozwiązują dwa problemy optymalizacyjne, aby wygenerować optymalne masy wiązek, które można zaimportować z powrotem do TPS.
Pierwszy problem optymalizacji maksymalizuje ogólną użyteczność planu z zastrzeżeniem typowych ograniczeń dawki klinicznej, optymalizując kompromis między skutecznością a toksycznością w oparciu o zindywidualizowane modele odpowiedzi na dawkę. Drugi minimalizuje konwencjonalne cele oparte na dawce, podlegając takim samym ograniczeniom dawki jak pierwszy, przy jednoczesnym zachowaniu optymalnej użyteczności określonej na podstawie pierwszej optymalizacji.
W przypadku wszystkich pięciu pacjentów podejście PUO z powodzeniem wygenerowało optymalne masy wiązek, które zmaksymalizowały użyteczność, pozostając w ramach ograniczeń opartych na dawce. Na potrzeby badania naukowcy porównali te plany PUO IMRT z dostarczonymi klinicznie planami radioterapii konformalnej (CRT) 3D oraz z wygenerowanymi retrospektywnie planami IMRT z optymalizacją tylko dawki (DOO) i terapią łukiem modulowanym objętościowo (VMAT).
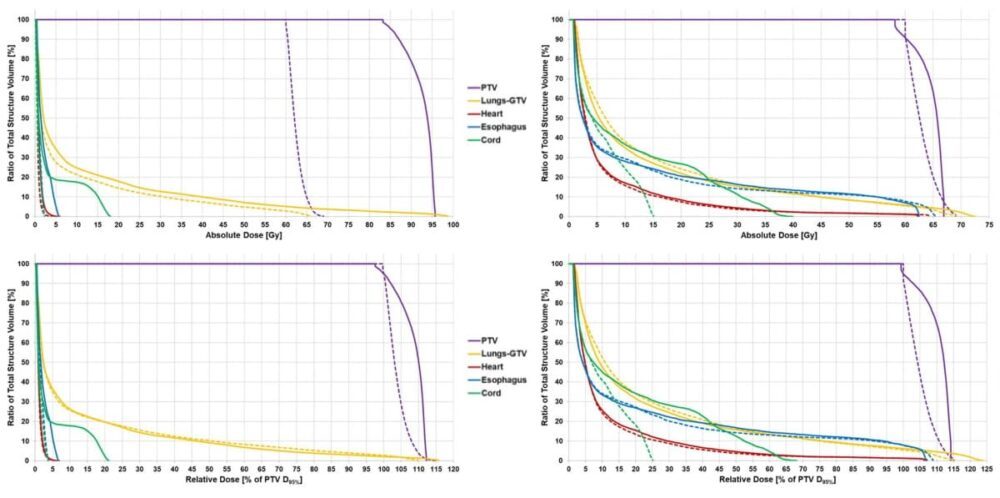
W porównaniu z planami 3DCRT, VMAT i DOO IMRT metoda PUO poprawiła użyteczność planu średnio odpowiednio o 40%, 32% i 31%. Plany PUO wykazały średnio 17% poprawę kontroli lokalnej przy podobnej toksyczności do konwencjonalnego planowania.
Zgodnie z przewidywaniami zakres korzyści z planów PUO IMRT różnił się wśród pacjentów. Polan donosi, że u jednego pacjenta PUO spowodowało poprawę użyteczności o 70% w porównaniu z konwencjonalnym DOO. „Odpowiada to bezwzględnej poprawie o 32% przewidywanego prawdopodobieństwa przeżycia wolnego od progresji, przy jednoczesnym zwiększeniu przewidywanego prawdopodobieństwa toksyczności płuc wywołanej promieniowaniem tylko o 2%” – mówi. „Ten znaczny kompromis może znacznie poprawić przeżywalność choroby, jednocześnie minimalizując wpływ na jakość życia pacjenta po leczeniu”.
Jednak u innego pacjenta z dużym guzem poprawa była minimalna. Polan wyjaśnia, że w przypadku większych guzów planowanie leczenia staje się zwykle bardziej ograniczone ze względu na zwiększone wymagania dotyczące dawki całkowitej i zmniejszoną zdolność unikania sąsiadujących z normalnymi tkankami.

Sztuczna inteligencja wykorzystuje obrazy medyczne do indywidualizacji dawki radioterapii
Zespół podkreśla, że metoda PUO zapewnia ilościowy sposób określania, którzy pacjenci mogą odnieść korzyści ze zwiększenia lub redystrybucji dawki, w oparciu o specyficzne dla pacjenta czynniki kliniczne i biomarkery, uwzględniając jednocześnie geometrię pacjenta i limity dawek OAR.
Naukowcy prowadzą obecnie zakrojone na szeroką skalę badania retrospektywne w celu opracowania prospektywnego badania klinicznego wykorzystującego strategię planowania leczenia PUO. Ich badania koncentrują się wokół integracji danych pacjentów i spersonalizowanych prognoz wyników bezpośrednio w planowaniu radioterapii, z obecnym naciskiem na raka wątroby, płuc oraz raka głowy i szyi, gdzie wyważenie pozytywnych i negatywnych skutków radioterapii może znacząco wpłynąć na ogólną jakość leczenia pacjenta. -życie.