Інновації в протонній терапії були в центрі уваги на щорічній зустрічі ASTRO разом із досягненнями в інших передових методах, серед яких адаптивна променева терапія під контролем МР, комбіновані підходи до імунотерапії та променевої терапії та стереотаксичне лікування олігометастатичного захворювання. Джо Макенті звіти.
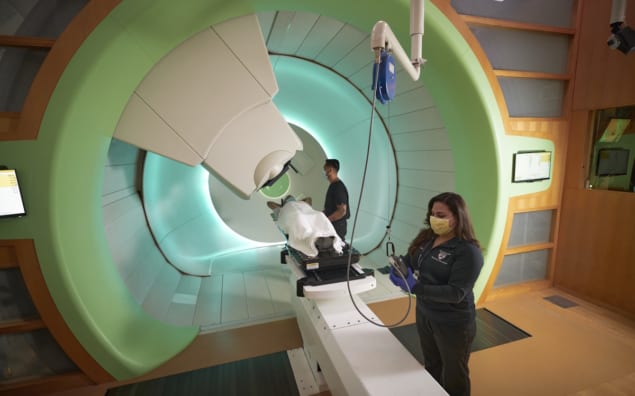
Незважаючи на те, що протонна терапія стала основним варіантом лікування в радіаційній онкології – наразі в США діють 42 протонні центри та будуються ще 13 центрів – очевидно, що клінічні інновації лише починаються, коли справа доходить до масштабне розгортання протонів для лікування раку. Це один із ключових висновків спеціальної сесії конференції – «Інноваційні підходи до променевої терапії: переваги, проблеми, глобальна перспектива» – на Щорічна зустріч ASTRO у Сан-Дієго, Каліфорнія, на початку цього місяця.
З точки зору точності націлювання, аргументи протонної терапії проти звичайної променевої терапії досить чіткі. Подумайте про такі ж властивості знищення пухлин, як і фотони, але з помітно зниженою дозою для нормальної тканини. Усе це допомагає команді радіаційної онкології лікувати пухлини, розташовані поблизу органів ризику (OARs), з потенціалом для зменшення побічних ефектів і ускладнень на цьому шляху.
«Протони вивільняють всю свою енергію в певний момент, а потім зупиняються», — пояснив Джеймс Мец, керівник радіаційної онкології в Університеті Пенсільванії (UPenn) та виконавчий директор OncoLink онкопросвітницька служба. Це означає відсутність дози випромінювання за межі цілі, а також набагато меншу дозу, що осідає перед мішенню, порівняно з фотонним і електронним опроміненням.

Таким чином, клініцисти можуть націлюватися на пухлину шар за шаром за допомогою доставки протонів за допомогою олівцевого сканованого променя. «Ми беремо пухлину, ділимо її воксель за вокселем на 5 мм3 об’ємів і візьміть цей олівцевий пучок і обробіть [складні структури] точку за точкою абсолютно без вихідної дози», — зазначив Мец. «Протони дають нам можливість зменшити дозу для нормальних структур, поєднати з хіміотерапією та імунотерапією, а також збільшувати дози [опромінення] в майбутньому».
Незважаючи на постійне розгортання систем протонної терапії в розвиненому світі – клінічне застосування подібне для США, Європи та Азії, хоча наразі існує лише один центр протонної терапії в Африці на південь від Сахари – очевидно, що докази «золотого стандарту» дослідження клінічної ефективності протонів все ще триває. «Нам потрібно систематично оцінювати клінічний потенціал і визначати його за допомогою суворої науки — кількісно оцінюючи переваги порівняно з інвестиціями», — стверджував Мец. «Зрештою, для підтримки центру протонної терапії потрібні значні ресурси та інфраструктура».
Докази надходять – і швидше, ніж пізно. Низка рандомізованих клінічних випробувань III фази накопичує дані або нещодавно завершилася щодо різних ознак раку (включаючи рак легенів, стравоходу, печінки, голови та шиї та мозку). Тим часом прагматичні випробування також успішно розвиваються та оцінюють протонне лікування в рутинній клінічній практиці пацієнтів з раком молочної залози та простати.
ФЛАШ дизраптор
Мец, зі свого боку, є одним із клінічних піонерів протонної терапії, керуючи програмою розвитку для Центр протонної терапії Робертса у Філадельфії – установі, яка лікувала тисячі хворих на рак за допомогою протонів з моменту відкриття її дверей у 2010 році. Проте, незважаючи на те, що клінічні інновації є такими, увага вже звертається на те, що рекламується як «наступна велика річ» у терапії частинками: FLASH протонна терапія.
Для контексту FLASH — це експериментальний спосіб лікування, який включає надвисоку потужність дози (понад 60–80 Гр/с) іонізуючого випромінювання (електронів, фотонів або протонів) протягом дуже короткого періоду часу (менше 1 с). Доклінічні дослідження показали, що променева терапія FLASH є менш токсичною для нормальних тканин і настільки ж ефективна, як звичайна променева терапія для знищення пухлин. Таким чином, у разі загальної перевірки схеми лікування FLASH можуть революціонізувати променеву терапію – таким чином, щоб вищі дози могли безпечно доставлятися до пухлин або застосовувати встановлені дози зі зниженою токсичністю для ОАР.
Коротше кажучи, протонна терапія FLASH виглядає як руйнівник майбутнього в радіаційній онкології, стверджував Метц, «поєднуючи біологію та технологію по-новому… і трохи перевертаючи радіобіологію з ніг на голову». Переваги вже помітні. По-перше, протонна терапія FLASH може значно скоротити час променевої обробки, так що променева терапія стане більше схожою на хірургічну процедуру.

Чи змінить надвисокі потужності дози радіотерапію миттєво?
Це гарна новина для пацієнта за кількома координатами – відкриття шляху до покращення якості життя, зменшення токсичності та побічних ефектів, а також набагато менше часу, проведеного в клініці. На більш фундаментальному рівні опромінення FLASH також може запускати різні імунні шляхи та експресію генів, створюючи нові можливості для комбінацій ліків і радіації.
Проте, хоча FLASH має потенціал змінити парадигми лікування та багато поточних припущень щодо доставки радіації, Метц зробив висновок із застереженням: «Я б сказав, що протонна терапія FLASH ще не готова до прайм-тайму… [і] не готова до подальшого розгортання ніж кілька центрів із великими ресурсами, які можуть завершити відповідні дослідження та клінічні випробування».
Клінічні інновації: все залежить від результатів
Окрім клінічних можливостей, які надає протонна терапія, сесія ASTRO про інноваційні підходи до променевої терапії охопила багато інших питань. Тамер Рефаат, професор радіаційної онкології в Університеті Лойоли у Чикаго, штат Іллінойс, розпочався зі звіту про стан променевої терапії під контролем МРТ (MRgRT).
«Велика справа [з MRgRT] — це адаптація в реальному часі», — сказав Рефаат делегатам. Іншими словами, персоналізована щоденно адаптована променева терапія, яка базується на анатомії пацієнта в режимі реального часу та на столі, що дозволяє клінічній команді максимізувати дозу до цільового об’єму та мінімізувати дозу для ОАР.
Щодо інновацій MRgRT, на які слід звернути увагу, Рефаат підкреслив комерційне та клінічне впровадження функції кінематографічного стробування для покращення лікування пухлин верхньої частини живота на одній фазі дихання. «Промінь випромінювання вмикається щоразу, коли ціль знаходиться в межах межі відстеження, і вимикається, коли знаходиться поза межами», — пояснив він (додавши, що недоліком є більший час перебування пацієнта на лікувальному столі).

Включення функціонального MRgRT в робочий процес MR-Linac також потрапило в центр уваги, Рефаат посилався на дослідників з Медичний центр онкологічних захворювань ім (Х’юстон, штат Техас) серед перших користувачів, які прагнуть ідентифікувати радіорезистентні субоб’єми пухлини та відповідно збільшити дозу для цих частин.
Інша гаряча тема була зосереджена на синергії комбінованих методів інтеграції імунотерапії та променевої терапії раку. Доповідач, Сільвія Форменті, радіаційний онколог в Weill Cornell Medicine в Нью-Йорку, є одним із головних ініціаторів зміни парадигми в радіобіології, її зусилля з’ясовують роль іонізуючого випромінювання на імунну систему, одночасно демонструючи ефективність комбінованих режимів радіотерапії та імунотерапії при солідних пухлинах.
Форменті підкреслив ключову роль, яку відіграє в цьому відношенні Мережа інтеграції радіаційної онкології та біології ImmunoRad (ROBIN). РОБІН – це міждисциплінарне співробітництво між онкологічними центрами США та Європи, спрямоване на краще розуміння взаємодії променевої терапії та імунної відповіді, а також розвиток таланту вчених, які починають кар’єру в цій галузі. Наразі, зауважив Форменті, ширша картина затьмарена «фінансовою токсичністю», оскільки вартість імунотерапії виявилася непомірно високою для більшості країн із низьким і середнім доходом, а також для багатьох американців.
Акцент на спільних клінічних дослідженнях підтвердив Стівен Харроу, консультант клінічного онколога Единбурзький онкологічний центр в Шотландії. У заключній доповіді сесії він обговорив застосування стереотаксичної променевої терапії тіла (SBRT) для олігометастатичного захворювання.
Після пандемії Герроу підкреслив, як Шотландська мережа Oligomet SABR (SOSN) за підтримки уряду Шотландії в розмірі 1 мільйона фунтів стерлінгів дозволила п’яти онкологічним центрам Шотландії пропонувати об’єднану послугу лікування SBRT пацієнтам по всій країні (не лише густонаселений центральний пояс, що охоплює Глазго та Единбург).
Мета SOSN, пояснив він, полягає в тому, щоб «побудувати мережу лікарів, фізиків і рентгенологів, щоб ми всі погодилися щодо відбору пацієнтів [критерії для SBRT] і ми мали справедливість для пацієнтів по всій країні». Більше того, додав він, «очевидно накопичуються докази того, що ви можете вплинути на результати пацієнтів за допомогою SBRT для олігометної хвороби».
- Розповсюдження контенту та PR на основі SEO. Отримайте посилення сьогодні.
- PlatoData.Network Vertical Generative Ai. Додайте собі сили. Доступ тут.
- PlatoAiStream. Web3 Intelligence. Розширення знань. Доступ тут.
- ПлатонЕСГ. вуглець, CleanTech, Енергія, Навколишнє середовище, Сонячна, Поводження з відходами. Доступ тут.
- PlatoHealth. Розвідка про біотехнології та клінічні випробування. Доступ тут.
- джерело: https://physicsworld.com/a/proton-therapy-on-an-upward-trajectory-while-flash-treatment-schemes-get-ready-to-shine/
- : має
- :є
- : ні
- $UP
- 1
- 100
- 13
- a
- Здатний
- МЕНЮ
- вище
- абсолютно
- відповідно
- через
- адаптація
- адаптивний
- доданий
- додати
- аванси
- доступний
- Африка
- вирішено
- ВСІ
- Дозволити
- по
- вже
- Також
- хоча
- Американці
- серед
- an
- анатомія
- та
- та інфраструктури
- андерсон
- щорічний
- здається
- додаток
- підходи
- відповідний
- ЕСТЬ
- сперечався
- прибулий
- AS
- Азія
- припущення
- At
- увагу
- заснований
- BE
- Промінь
- стає
- за
- буття
- Переваги
- Краще
- між
- За
- Великий
- більший
- біологія
- тіло
- межа
- Brain
- Рак молочної залози
- дихання
- широко
- Створюємо
- але
- by
- CA
- прийшов
- CAN
- рак
- випадок
- Центр
- центральний
- центр
- центри
- Крісло
- проблеми
- Чикаго
- ясно
- клацання
- клініка
- Клінічний
- клінічні інновації
- клінічні випробування
- клініцисти
- близько
- закрито
- співробітництво
- спільний
- комбінації
- об'єднувати
- комбінований
- приходить
- майбутній
- комерційний
- порівняний
- повний
- комплекс
- уклали
- конференція
- будівництво
- консультант
- контекст
- звичайний
- Корнелл
- Коштувати
- може
- країна
- покритий
- створення
- Критерії
- Поточний
- В даний час
- передовий
- дані
- день
- угода
- знизився
- присвячених
- визначати
- безумовно
- доступ делегат
- поставляється
- доставка
- демонстрація
- розгорнути
- розгортання
- депонований
- розвиненою
- розробка
- Дієго
- різний
- Директор
- обговорювалися
- Захворювання
- руйнівник
- Різне
- ділити
- Двері
- доза
- зворотний бік
- наркотик
- кожен
- Раніше
- відлуння
- Освіта
- Ефективний
- ефективність
- зусилля
- з'являтися
- включений
- охоплюючий
- енергія
- підвищувати
- досить
- капітал
- ескалація
- встановлений
- Європа
- Європейська
- оцінювати
- оцінки
- докази
- очевидний
- виконавчий
- Виконавчий директор
- вихід
- експериментальний
- пояснені
- вираз
- засоби
- Об'єкт
- далеко
- кілька
- поле
- остаточний
- п'ять
- спалах
- Сфокусувати
- для
- від
- перед
- функціональний
- функціональність
- фундаментальний
- фінансування
- далі
- майбутнє
- отримати
- отримання
- Давати
- даний
- Глобальний
- мета
- буде
- добре
- Уряд
- Мати
- має
- he
- голова
- допомагає
- її
- вище
- Виділено
- дуже
- його
- ГАРЯЧА
- Х'юстон
- Як
- Однак
- HTTPS
- ідентифікувати
- if
- III
- Іллінойс
- зображення
- Імунна система
- імунотерапія
- поліпшений
- in
- В інших
- У тому числі
- Augmenter
- показання
- вплив
- інформація
- Інфраструктура
- інновація
- інновації
- інноваційний
- Інтеграція
- інтеграція
- взаємодія
- в
- інвестиції
- питання
- IT
- ЙОГО
- Джеймс
- JPG
- просто
- ключ
- пізніше
- Led
- менше
- рівень
- як
- Печінка
- довше
- Mainstream
- багато
- макс-ширина
- Максимізувати
- засоби
- Між тим
- засідання
- мільйона
- місяць
- більше
- найбільш
- багато
- мультидисциплінарний
- націй
- Необхідність
- необхідний
- мережу
- Нові
- Нью-Йорк
- новини
- Державна служба охорони здоров'я
- немає
- нормальний
- зазначив,
- роман
- зараз
- номер
- виховання
- of
- від
- пропонувати
- on
- ONE
- постійний
- тільки
- відкрити
- відкритий
- відкриття
- оперативний
- Можливості
- Можливість
- варіант
- or
- Інше
- Результати
- поза
- над
- парадигма
- парадигми
- частина
- Часткова терапія
- шлях
- шляхів
- пацієнт
- pacientes
- Персоналізовані
- перспектива
- фаза
- Філадельфія
- Фотони
- Фізика
- Світ фізики
- картина
- піонери
- трубопровід
- основний
- plato
- Інформація про дані Платона
- PlatoData
- грав
- Plenty
- точка
- заселений
- потенціал
- практика
- прагматичний
- Точність
- процедура
- Професор
- програма
- властивості
- протони
- доведення
- R & D
- Променева терапія
- Рандомізований
- ставка
- ставки
- готовий
- реального часу
- нещодавно
- зменшити
- Знижений
- вважати
- режими
- звільнити
- звітом
- Звіти
- дослідження
- Дослідники
- ресурс
- відповідь
- здійснити революцію
- Річард
- право
- суворий
- Робін
- Роль
- Кімната
- кімнати
- рутина
- s
- безпечно
- Сан -
- Сан - Дієго
- say
- схеми
- наука
- Вчені
- шотландця
- пошук
- вибір
- обслуговування
- Сесія
- кілька
- формуючи
- Шарма
- зсув
- світити
- Короткий
- показаний
- істотно
- Сільвія
- аналогічний
- з
- один
- So
- solid
- Гучномовець
- відпрацьований
- Прожектор
- почалася
- Статус
- Стівен
- Як і раніше
- Стоп
- структур
- Дослідження
- НА ПІВДЕНЬ САХАРИ
- істотний
- такі
- підтримка
- хірургічний
- система
- Systems
- таблиця
- Приймати
- талант
- балаканина
- Мета
- націлювання
- команда
- Технологія
- terms
- Техас
- ніж
- Що
- Команда
- їх
- Їх
- потім
- Там.
- отже
- вони
- думати
- це
- ті
- тисячі
- через
- слайдами
- час
- times
- до
- разом
- сказав
- тема
- рекламував
- Відстеження
- траєкторія
- Перетворення
- лікувати
- лікування
- лікування
- випробування
- викликати
- правда
- по-справжньому
- Поворот
- повороти
- при
- розуміти
- університет
- вгору
- us
- використання
- підтверджено
- Проти
- дуже
- вид
- обсяг
- Обсяги
- було
- годинник
- шлях..
- we
- ДОБРЕ
- Що
- коли
- коли б ні
- який
- в той час як
- з
- в
- слова
- робочий
- світ
- б
- ще
- йорк
- Ти
- зефірнет