WASHINGTON DC - Ung thư tuyến tụy là một trong những loại ung thư nguy hiểm nhất—ở Mỹ, người ta ước tính rằng hơn 88 phần trăm người sẽ chết vì căn bệnh này trong vòng 5 năm kể từ khi được chẩn đoán. Một lý do dẫn đến tiên lượng ảm đạm này là phần lớn bệnh ung thư tuyến tụy được chẩn đoán sau khi bệnh đã lan rộng hoặc di căn sang các bộ phận khác của cơ thể. Một lý do khác là ung thư tuyến tụy đặc biệt khó điều trị vì những khối u này thường kháng lại các loại thuốc chống ung thư tiêu chuẩn.
Viện Hình ảnh Y sinh và Kỹ thuật Sinh học Quốc gia (NIBIB) các nhà nghiên cứu được tài trợ đang phát triển một phương pháp mới để điều trị căn bệnh chết người này. Của họ nghiên cứu, được xuất bản gần đây trong Kỹ thuật y sinh học thiên nhiên, kết hợp gel phóng xạ dạng tiêm với hóa trị liệu toàn thân trên nhiều mô hình chuột mắc bệnh ung thư tuyến tụy. Việc điều trị đã dẫn đến sự thoái lui khối u trong tất cả các mô hình được đánh giá của họ, một kết quả chưa từng có đối với loại ung thư hung hãn và đa dạng về mặt di truyền này.
Tiến sĩ David Rampulla, giám đốc bộ phận Khoa học & Công nghệ Khám phá tại NIBIB cho biết: “Các phương pháp điều trị bằng bức xạ thường được thực hiện bên ngoài, khiến các mô khỏe mạnh tiếp xúc với bức xạ và hạn chế liều lượng mà khối u nhận được, cuối cùng hạn chế hiệu quả của nó”. “Vật liệu sinh học phóng xạ được nghiên cứu trong nghiên cứu tiền lâm sàng này có thể được tiêm trực tiếp vào khối u, cho phép tiếp cận cục bộ. Hơn nữa, vật liệu sinh học có khả năng phân hủy sinh học này cho phép liều bức xạ tích lũy cao hơn so với các phương pháp điều trị bằng bức xạ cấy ghép khác.”
Liệu pháp xạ trị gần—trong đó nguồn phóng xạ được đặt bên trong cơ thể—có thể được sử dụng để điều trị một số loại ung thư khác nhau. Ví dụ, ung thư tuyến tiền liệt giai đoạn đầu có thể được điều trị bằng liệu pháp xạ trị 'hạt giống', trong đó nhiều hạt kim loại nhỏ chứa chất phóng xạ được cấy vào tuyến tiền liệt. Mặc dù những hạt này có thể hạn chế sự tiếp xúc với bức xạ của các mô khỏe mạnh, nhưng vỏ kim loại của chúng ngăn chặn việc sử dụng các hạt bức xạ mạnh, được gọi là chất phát alpha và beta, có hiệu quả hơn trong việc tiêu diệt tế bào ung thư. Ngoài ra, do kích thước nhỏ nên thường cần khoảng 100 hạt để điều trị ung thư tuyến tiền liệt (mỗi hạt cần được tiêm). Cho đến nay, phương pháp xạ trị áp sát không cải thiện kết quả lâm sàng ở bệnh nhân ung thư tuyến tụy.
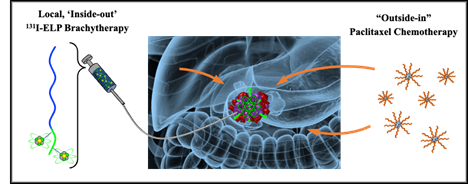
Nghiên cứu hiện tại đang nghiên cứu một loại liệu pháp xạ trị gần mới. Thay vì cung cấp bức xạ bằng hạt kim loại hoặc ống thông, các tác giả nghiên cứu đang nghiên cứu việc sử dụng chất polyme sinh học phóng xạ được tiêm trực tiếp vào khối u. Ngoài khả năng phân hủy sinh học, polyme sinh học còn có một đặc tính độc đáo—nó được thiết kế để chuyển từ chất lỏng ở nhiệt độ phòng sang trạng thái giống như gel khi được làm ấm bằng nhiệt độ cơ thể. Khi polyme sinh học đông đặc lại, nó vẫn ở trong khối u và không thể dễ dàng lan sang các mô khỏe mạnh xung quanh.
Tiến sĩ Jeff Schaal, tác giả đầu tiên, người thực hiện công việc này tại Đại học Duke, giải thích: “Polyme sinh học của chúng tôi có nguồn gốc từ Elastin, một loại protein dồi dào được tìm thấy trong các mô liên kết trên khắp cơ thể chúng ta”. “Bằng cách nghiên cứu thành phần của chất polyme sinh học này, chúng tôi có thể kiểm soát nhiệt độ chính xác nơi nó chuyển từ dạng lỏng sang dạng gel. Và bởi vì chúng tôi không bọc polyme phóng xạ bên trong hạt kim loại bảo vệ nên chúng tôi có thể sử dụng các đồng vị khác và mạnh hơn, cho phép chúng tôi cung cấp liều bức xạ cao hơn so với phương pháp xạ trị bằng hạt giống thông thường.”
Đồng vị phóng xạ được sử dụng trong phương pháp điều trị chứng minh khái niệm này là iốt-131 (hoặc I-131), giải phóng các hạt năng lượng cao được gọi là hạt beta. Các hạt beta gây tổn hại DNA và tiêu diệt các tế bào được chiếu xạ, nhưng chúng không thể di chuyển xa—chỉ vài mm (vì vậy độc tính ngoài mục tiêu bị hạn chế). Schaal cho biết I-131 đã được sử dụng để điều trị ung thư tuyến giáp trong nhiều thập kỷ và có hồ sơ an toàn rõ ràng.
Phác đồ điều trị tiền lâm sàng được đánh giá trong nghiên cứu này. Chất polyme sinh học phóng xạ (131I-ELP, trong đó ELP là viết tắt của polypeptide giống như đàn hồi) được tiêm vào khối u tuyến tụy và thuốc hóa trị liệu nhạy cảm phóng xạ paclitaxel được phân phối một cách có hệ thống. Tín dụng: Phòng thí nghiệm Chilkoti.
Ung thư tuyến tụy đôi khi được điều trị bằng sự kết hợp giữa xạ trị và các tác nhân hóa trị liệu cụ thể giúp cho xạ trị hiệu quả hơn. Schaal giải thích, những loại thuốc 'cảm ứng phóng xạ' này hoạt động bằng cách kéo dài quá trình sao chép của tế bào - đặc biệt là khi DNA của nó bị lộ ra ngoài. DNA bị phơi nhiễm nhạy cảm hơn với bức xạ và có nhiều khả năng bị nó làm hỏng không thể sửa chữa được, cuối cùng dẫn đến chết tế bào.
Kết hợp với hóa trị liệu nhạy cảm với phóng xạ được gọi là paclitaxel, các tác giả nghiên cứu đã đánh giá chất polyme sinh học phóng xạ của họ trong một số mô hình ung thư tuyến tụy khác nhau, được lựa chọn cẩn thận để phản ánh các khía cạnh khác nhau của ung thư tuyến tụy (ví dụ: các đột biến phổ biến, đặc điểm khối u, mật độ khối u hoặc khả năng kháng trị). Trong số tất cả các mô hình được thử nghiệm, gần như mọi con chuột đều phản ứng, nghĩa là các khối u bị thu nhỏ lại hoặc biến mất hoàn toàn. Schaal cho biết: “Tỷ lệ phản hồi mà chúng tôi thấy trong các mô hình của mình là chưa từng có”. “Sau khi xem xét kỹ lưỡng các tài liệu, chúng tôi vẫn chưa tìm thấy một chế độ điều trị nào khác chứng tỏ được phản ứng mạnh mẽ như vậy trong các mô hình ung thư tuyến tụy đa dạng và đa dạng về mặt di truyền.” Hơn nữa, ở một số con chuột, các khối u không bao giờ quay trở lại trong suốt quá trình nghiên cứu.
Khi các tác giả nghiên cứu đánh giá chế độ điều trị lâm sàng hiện tại – paclitaxel cộng với bức xạ chùm tia ngoài – thì tỷ lệ đáp ứng gần như không ấn tượng: Tốc độ phát triển của khối u chỉ bị ức chế, thay vì khối u co lại hoặc biến mất. Schaal giải thích: “Không giống như bức xạ chùm tia bên ngoài, được phát ra theo từng đợt ngắn, phương pháp xạ trị áp sát của chúng tôi cung cấp bức xạ liên tục”. “Chúng tôi phát hiện ra rằng bức xạ hạt beta liên tục này đã làm thay đổi môi trường vi mô của khối u và cho phép paclitaxel thâm nhập tốt hơn vào lõi khối u, mang lại hiệu quả điều trị tổng hợp.”
Điều quan trọng là các nhà nghiên cứu không quan sát thấy bất kỳ vấn đề độc tính cấp tính nào trong quá trình nghiên cứu, với lượng phóng xạ tích lũy không đáng kể trong các cơ quan quan trọng ở chuột. Họ có báo cáo trước đây rằng chất polyme sinh học phóng xạ của chúng phân hủy sinh học một cách an toàn—với chu kỳ bán rã của gel (khoảng 95 ngày) vượt xa chu kỳ bán rã của I-131 (khoảng XNUMX ngày).
Các tác giả đã không đánh giá phương pháp điều trị của họ đối với bệnh di căn, nhưng bản chất của phương pháp tiếp cận của họ sẽ cho phép tiêm biopolymer vào nhiều vị trí, chẳng hạn như khối u ở các cơ quan khác. Và trong khi nghiên cứu này vẫn đang ở giai đoạn tiền lâm sàng, các tác giả nghiên cứu đang nỗ lực để phát triển phương pháp điều trị này. Tiến sĩ Ashutosh Chilkoti, giáo sư tại Khoa Kỹ thuật Y sinh tại Đại học Duke, cho biết: “Nhóm của chúng tôi đã hợp tác với các nhà nghiên cứu lâm sàng để phát triển và tối ưu hóa hệ thống của chúng tôi nhằm phân phối theo hướng dẫn nội soi trên mô hình động vật lớn hơn”. “Tuy nhiên, thách thức của việc áp dụng phương pháp này — hoặc bất kỳ phương pháp điều trị mới nào — đối với bệnh nhân là tìm kiếm sự hỗ trợ để thực hiện phương pháp này thông qua các thử nghiệm lâm sàng.”
Nghiên cứu này được hỗ trợ bởi khoản trợ cấp từ NIBIB (R01EB000188) và khoản trợ cấp từ Viện Ung thư Quốc gia (NCI; cấp R35CA197616).
(C) NIH
- thuật toán
- công nghệ sinh học
- blockchain
- nghiên cứu ung thư
- liệu pháp ung thư
- thiên tài
- mật mã
- mật mã
- trang chủ
- lượng tử ibm
- Life Science
- viện sức khỏe quốc gia
- tin tức
- plato
- Plato ai
- Thông tin dữ liệu Plato
- Trò chơi Plato
- PlatoDữ liệu
- Platogaming
- Quantum
- máy tính lượng tử
- Tính toán lượng tử
- vật lý lượng tử
- Công nghệ WRAL
- zephyrnet