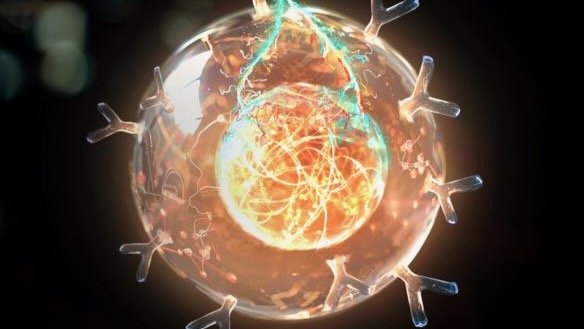
CAR-T-Zellen, sogenannte „lebende Medikamente“, werden aus den eigenen Immunzellen eines Patienten biotechnologisch hergestellt, um sie besser in die Lage zu versetzen, Krebs zu jagen und zu zerstören.
Die Behandlung bekämpft erfolgreich bisher unbehandelbare Blutkrebsarten. Sechs Therapien sind bereits von der FDA zugelassen. Über tausend Klinische Studien sind im Gange. Diese beschränken sich nicht nur auf Krebs, sondern decken eine Reihe schwieriger medizinischer Probleme wie Autoimmunerkrankungen, Herzerkrankungen und Virusinfektionen einschließlich HIV ab. Vielleicht sogar verlangsamen die biologischen Prozesse, die zum Altern beitragen.
Aber CAR T hat eine Achillesferse.
Einmal in den Körper injiziert, schrumpfen die Zellen oft langsam. Dieser als „Erschöpfung“ bezeichnete Prozess lässt mit der Zeit die therapeutische Wirkung nach und hat schwerwiegende medizinische Folgen. Laut Dr. Evan Weber von der University of Pennsylvania mehr als 50 Prozent der Menschen, die auf CAR-T-Therapien ansprechen, erleiden schließlich einen Rückfall. Dies könnte auch der Grund dafür sein, dass CAR-T-Zellen Schwierigkeiten haben, solide Tumoren in Brust, Bauchspeicheldrüse usw. abzuwehren tödliche Hirntumoren.
Diesen Monat haben zwei Teams eine mögliche Lösung gefunden: CAR-T-Zellen mehr wie Stammzellen zu machen. Stammzellen sind für ihre regenerativen Fähigkeiten bekannt und können den Körper leicht neu besiedeln. Beide Teams identifizierten den gleichen Protein-„Hauptschalter“, um veränderte Zellen Stammzellen ähneln zu lassen.
Eine StudieDie von Weber geleitete Studie fand heraus, dass die Zugabe des Proteins namens FOXO1 den Stoffwechsel und die Gesundheit von CAR-T-Zellen bei Mäusen ankurbelte. Eine weitere Studie Ein Team am Peter MacCallum Cancer Center in Australien fand heraus, dass FOXO1-verstärkte Zellen den Immunstammzellen genetisch ähnlich zu sein scheinen und solide Tumoren besser abwehren können.
Auch wenn diese Erkenntnisse noch am Anfang stehen, „könnten sie dazu beitragen, das Design von CAR-T-Zelltherapien zu verbessern und möglicherweise einem breiteren Spektrum von Patienten zugute kommen.“ sagte Weber in einer Pressemitteilung.
I Remember
So funktioniert die CAR-T-Zelltherapie normalerweise.
Der Ansatz konzentriert sich auf T-Zellen, eine besondere Art von Immunzellen, die auf natürliche Weise Infektionen und Krebs im Körper jagen und beseitigen. Feindliche Zellen sind mit einem spezifischen Satz von Proteinen übersät, einer Art zellulärem Fingerabdruck, den T-Zellen erkennen und an dem sie sich festhalten.
Auch Tumore haben eine einzigartige Signatur. Aber sie können heimtückisch sein, und einige entwickeln schließlich Wege, um der Immunüberwachung zu entgehen. Bei soliden Krebsarten können sie beispielsweise Chemikalien ausstoßen, die Abwehrkräfte der Immunzellen bekämpfen, wodurch der Krebs wachsen und sich ausbreiten kann.
CAR-T-Zellen sollen diese Barrieren überwinden.
Um sie herzustellen, entfernen Ärzte T-Zellen aus dem Körper und verändern sie gentechnisch, um maßgeschneiderte Proteinhaken zu produzieren, die auf ein bestimmtes Protein auf Tumorzellen abzielen. Die aufgeladenen T-Zellen werden dann in Petrischalen gezüchtet und zurück in den Körper transfundiert.
Am Anfang war CAR T ein letzter Ausweg Blutkrebsbehandlung, aber jetzt ist es eine Erstlinientherapie. Es war jedoch schwierig, die manipulierten Zellen im Körper zu halten. Mit der Zeit, hören die Zellen auf, sich zu teilen und werden funktionsunfähig, was möglicherweise zu einem Rückfall des Krebses führt.
Der Übersetzer
Um der Erschöpfung der Zellen entgegenzuwirken, ließ sich Webers Team vom Körper selbst inspirieren.
Unser Immunsystem verfügt über ein zelluläres Register, das frühere Infektionen aufzeichnet. Die Zellen, aus denen dieses Hauptbuch besteht, werden Gedächtnis-T-Zellen genannt. Sie sind eine gewaltige militärische Reserve, von der ein Teil Stammzellen ähnelt. Wenn das Immunsystem einen Eindringling erkennt, den es zuvor gesehen hat – ein Virus, ein Bakterium oder eine Krebszelle –, vermehren sich diese Reservezellen schnell, um den Angriff abzuwehren.
CAR-T-Zellen verfügen normalerweise nicht über diese Fähigkeit. Bei mehreren Krebserkrankungen sterben sie schließlich ab, sodass Krebserkrankungen wieder auftreten können. Warum?
Im Jahr 2012 fand Dr. Crystal Mackall von der Stanford University mehrere Veränderungen in der Genexpression, die zur Erschöpfung der CAR-T-Zellen führen. In der neuen Studie entdeckte das Team zusammen mit Weber ein Protein, FOXO1, das die Wirkung von CAR T verlängern könnte.
In einem Test führte ein Medikament, das FOXO1 hemmte, dazu, dass CAR-T-Zellen in Petrischalen schnell versagten und schließlich abstarben. Das Löschen von Genen, die für FOXO1 kodieren, behinderte auch die Zellen und verstärkte die Anzeichen einer CAR-T-Erschöpfung. Bei einer Infusion in Mäuse mit Leukämie konnten CAR-T-Zellen ohne FOXO1 den Krebs nicht behandeln. Im Gegensatz dazu half ein steigender FOXO1-Spiegel den Zellen dabei, es leichter abzuwehren.
Bei der Analyse von Genen, die mit FOXO1 in Zusammenhang stehen, stellte das Team fest, dass sie größtenteils mit dem Gedächtnis der Immunzellen verbunden sind. Es ist wahrscheinlich, dass das Hinzufügen des für FOXO1 kodierenden Gens zu CAR-T-Zellen ein stabiles Gedächtnis der Zellen fördert, sodass sie potenzielle Schäden – sei es Krebs oder Krankheitserreger – lange nach der Erstinfektion leicht erkennen können.
Bei der Behandlung von Mäusen mit Leukämie verringerte eine Einzeldosis der mit FOXO1 verstärkten Zellen das Krebswachstum und erhöhte die Überlebensrate um das Fünffache im Vergleich zur Standard-CAR-T-Therapie. Die verbesserte Behandlung bekämpfte auch eine Art von Knochenkrebs bei Mäusen, der ohne Operation und Chemotherapie oft schwer zu behandeln ist.
Eine Immunverbindung
In der Zwischenzeit konzentrierte sich auch das australische Team auf FOXO1. Unter der Leitung von Dr. Junyun Lai, Paul Beavis und Phillip Darcy suchte das Team nach Proteinkandidaten zur Verbesserung der CAR-T-Lebensdauer.
Die Idee war, dass auch künstlich hergestellte CAR-T-Zellen wie ihre natürlichen Gegenstücke einen gesunden Stoffwechsel benötigen, um zu gedeihen und sich zu teilen.
Sie begannen mit der Analyse eines Proteins, von dem zuvor gezeigt wurde, dass es den CAR-T-Stoffwechsel steigert und möglicherweise das Risiko einer Erschöpfung senkt. Durch die Kartierung des Epigenoms und Transkriptoms in CAR-T-Zellen – die uns beide Aufschluss darüber geben, wie Gene exprimiert werden – entdeckten sie außerdem, dass FOXO1 die Langlebigkeit von CAR-T-Zellen reguliert.
Als Beweis für das Konzept löste das Team eine Erschöpfung der manipulierten Zellen aus, indem es deren Teilungsfähigkeit zunehmend einschränkte.
Bei krebskranken Mäusen hielten mit FOXO1 aufgeladene Zellen um Monate länger als diejenigen, die nicht geboostet wurden. Die Leber- und Nierenfunktionen der Tiere blieben normal und sie verloren während der Behandlung kein Gewicht, ein Indikator für den allgemeinen Gesundheitszustand. Der FOXO1-Boost veränderte auch die Art und Weise, wie Gene in den Zellen exprimiert wurden – sie sahen jünger aus, als ob sie sich in einem stammzellähnlichen Zustand befänden.
Das neue Rezept funktionierte auch bei T-Zellen, die von sechs Krebspatienten gespendet wurden, die sich einer Standard-CAR-T-Therapie unterzogen hatten. Die Zugabe einer Dosis FOXO1 zu diesen Zellen steigerte ihren Stoffwechsel.
Derzeit laufen mehrere klinische Studien zu CAR T. Aber „die Auswirkungen solcher Zellen sind vorübergehend und bieten keinen langfristigen Schutz vor Erschöpfung“, schrieben Darcy und sein Team. Mit anderen Worten: Haltbarkeit ist der Schlüssel dafür, dass CAR-T-Zellen ihr volles Potenzial entfalten können.
Ein FOXO1-Boost bietet einen Weg – auch wenn es möglicherweise nicht der einzige Weg ist.
„Durch die Untersuchung von Faktoren, die das Gedächtnis in T-Zellen steuern, wie FOXO1, können wir unser Verständnis darüber verbessern, warum CAR-T-Zellen bei manchen Patienten bestehen bleiben und effektiver arbeiten als bei anderen“, sagte Weber.
Bild-Kredit: Gerardo Sotillo, Stanford Medicine
- SEO-gestützte Content- und PR-Distribution. Holen Sie sich noch heute Verstärkung.
- PlatoData.Network Vertikale generative KI. Motiviere dich selbst. Hier zugreifen.
- PlatoAiStream. Web3-Intelligenz. Wissen verstärkt. Hier zugreifen.
- PlatoESG. Kohlenstoff, CleanTech, Energie, Umwelt, Solar, Abfallwirtschaft. Hier zugreifen.
- PlatoHealth. Informationen zu Biotechnologie und klinischen Studien. Hier zugreifen.
- Quelle: https://singularityhub.com/2024/04/19/cell-therapies-can-now-beat-back-once-untreatable-blood-cancers-scientists-are-making-them-even-deadlier/
- :hast
- :Ist
- :nicht
- $UP
- 2012
- 22
- a
- Fähigkeiten
- Fähigkeit
- Fähig
- Nach
- Achilles
- Hinzufügen
- Nach der
- gegen
- Zulassen
- bereits
- ebenfalls
- an
- Analyse
- machen
- erschienen
- Ansatz
- genehmigt
- SIND
- um
- AS
- At
- Attacke
- Australien
- australisch
- Zurück
- Bakterien
- Barrieren
- BE
- schlagen
- werden
- war
- Anfang
- Nutzen
- Besser
- Blut
- Körper
- KNOCHEN
- Auftrieb
- Boosted
- beide
- Gehirn
- aber
- by
- namens
- CAN
- Krebs
- Cancer Treatment
- Kandidaten
- Auto
- verursacht
- Zelle
- Die Zellen
- Center
- Chancen
- geändert
- Änderungen
- Klinische
- klinische Versuche
- verglichen
- konzept
- Bedingungen
- Sie
- Folgen
- Kontrast
- beitragen
- könnte
- Kollegen
- Abdeckung
- Kredit
- Kristall
- Liebling
- verringert
- Defenders
- Design
- entworfen
- zerstören
- Entwicklung
- Sterben
- schwer
- dire
- entdeckt
- Krankheiten
- aufteilen
- do
- gespendet
- Nicht
- empfohlen
- nach unten
- downs
- dr
- Antrieb
- Medikament
- Drogen
- Haltbarkeit
- im
- Früh
- leicht
- bewirken
- effektiv
- Effekten
- eliminiert
- Codierung
- Ingenieur
- entwickelt
- zu steigern,
- verbesserte
- Flucht
- evan
- Sogar
- schließlich
- Beispiel
- zum Ausdruck gebracht
- Ausdruck
- Faktoren
- FAIL
- FDA
- Kampf
- Befund
- Fingerabdruck
- konzentriert
- Aussichten für
- gewaltig
- gefunden
- für
- voller
- Funktionen
- Wachsen Sie über sich hinaus
- gewachsen
- Wachstum
- hätten
- hart
- Haben
- Gesundheit
- gesund
- Herz
- Hilfe
- dazu beigetragen,
- behindert
- HIV
- Haken
- Ultraschall
- aber
- HTTPS
- Jagd
- Idee
- identifiziert
- if
- die Gesundheit
- Immunsystem
- zu unterstützen,
- in
- In anderen
- Einschließlich
- hat
- zunehmend
- zunehmend
- Infektionen
- infundiert
- Anfangs-
- innerhalb
- Inspiration
- in
- IT
- selbst
- jpeg
- Aufbewahrung
- Wesentliche
- Niere
- Art
- bekannt
- führen
- geführt
- Ledger
- Cholesterinspiegel
- Gefällt mir
- wahrscheinlich
- Limitiert
- leben
- Leber
- langfristig
- länger
- Langlebigkeit
- sah
- suchen
- verlieren
- Senkung
- um
- Making
- Mapping
- Marker
- Kann..
- sowie medizinische
- Memory
- Stoffwechsel
- Militär
- Monat
- Monat
- mehr
- meist
- mehrere
- Natürliche
- natürlich
- Natur
- Need
- Neu
- NIH
- normal
- jetzt an
- of
- WOW!
- Angebote
- vorgenommen,
- on
- einmal
- EINEM
- laufend
- einzige
- auf zu
- or
- Andere
- Anders
- UNSERE
- übrig
- Gesamt-
- Override
- besitzen
- besondere
- Patienten
- Alexander
- Pennsylvania
- Personen
- Jürgen
- Plato
- Datenintelligenz von Plato
- PlatoData
- Teil
- Potenzial
- möglicherweise
- Presse
- Pressemitteilung
- früher
- vorher
- Probleme
- Prozessdefinierung
- anpassen
- produziert
- fördert
- Beweis
- Proof of Concept
- Sicherheit
- Proteine
- Proteine
- die
- Pumpe
- Angebot
- schnell
- leicht
- Rezept
- erkennen
- regenerative
- Regel
- bezogene
- Release
- blieb
- entfernen
- RESERVE
- Reagieren
- einschränkend
- Rückkehr
- Said
- gleich
- Wissenschaftler
- gesehen
- kompensieren
- mehrere
- gezeigt
- Stempel, Unterschrift
- Schilder
- ähnlich
- Single
- SIX
- Langsam
- Hinterhältig
- So
- solide
- einige
- spezifisch
- Verbreitung
- stabil
- Standard
- Stanford
- Stanford Universität
- begonnen
- Bundesstaat
- Vorbau
- Stammzellen
- Immer noch
- Stoppen
- Kämpfen
- Studie
- Studieren
- Erfolgreich
- so
- Chirurgie
- Überwachung
- Überleben
- System
- T-Zellen
- angehen
- anpacken
- maßgeschneidert
- Targeting
- Team
- Teams
- erzählen
- Test
- als
- zur Verbesserung der Gesundheitsgerechtigkeit
- Das
- ihr
- Sie
- dann
- Therapien
- Therapie
- Diese
- vom Nutzer definierten
- fehlen uns die Worte.
- diejenigen
- Entwickeln Sie
- Zeit
- zu
- gemeinsam
- Tracking
- behandeln
- Bearbeitung
- Behandlungen
- Studien
- Tumoren
- XNUMX
- tippe
- unterzogen
- Verständnis
- Unterwegs
- einzigartiges
- Universität
- us
- gewöhnlich
- Virus-
- Virus
- wurde
- Weg..
- Wege
- we
- Gewicht
- waren
- wann
- welche
- WHO
- warum
- breiter
- mit
- ohne
- Worte
- Arbeiten
- gearbeitet
- Werk
- schrieb
- Jünger
- Zephyrnet