L’innovazione nella terapia protonica è stata al centro dell’incontro annuale ASTRO, insieme ai progressi in altre modalità all’avanguardia, tra cui la radioterapia adattativa guidata dalla RM, gli approcci combinati immunoterapia-radioterapia e i trattamenti stereotassici per la malattia oligometatastica. Joe McEntee rapporti.
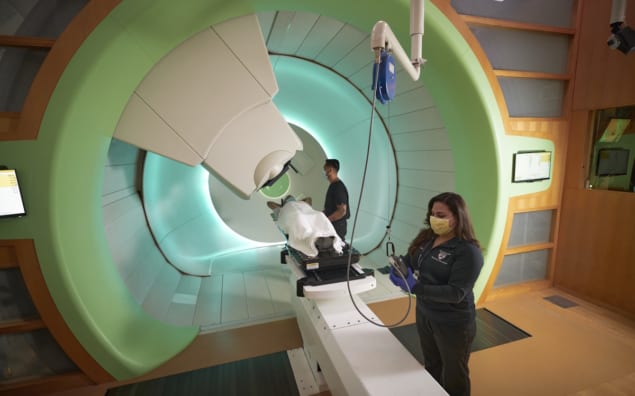
Sebbene la terapia protonica sia ormai diventata un'opzione terapeutica tradizionale in radioterapia oncologica (ci sono attualmente 42 strutture operative per i protoni negli Stati Uniti e altri 13 centri in costruzione), è evidente che l'innovazione clinica è appena iniziata quando si tratta di dispiegamento su larga scala di protoni per il trattamento del cancro. Questo è uno dei punti chiave emersi da una sessione della conferenza dedicata – Approcci innovativi alla radioterapia: benefici, sfide, prospettiva globale – presso il Riunione annuale ASTRO a San Diego, California, all'inizio di questo mese.
In termini di targeting di precisione, il caso della terapia protonica rispetto alla radioterapia convenzionale è abbastanza chiaro. Pensate a proprietà antitumorali simili a quelle dei fotoni, ma con una dose notevolmente ridotta ai tessuti normali. Tutto ciò aiuta il team di radioterapia oncologica a trattare i tumori vicini agli organi a rischio (OAR), con la possibilità di ridurre gli effetti collaterali e le complicazioni lungo il percorso.
"I protoni rilasciano tutta la loro energia in un punto e poi si fermano", ha spiegato James Metz, presidente dell' radioterapia oncologica presso l’Università della Pennsylvania (UPenn) e direttore esecutivo della OncoLink servizio di educazione al cancro. Ciò significa che non vi è alcuna dose di radiazioni oltre il bersaglio e che la dose depositata davanti al bersaglio è molto inferiore rispetto all'irradiazione di fotoni ed elettroni.

Pertanto, i medici sono in grado di colpire il tumore strato per strato con il rilascio di protoni tramite scansione del fascio di matita. “Prendiamo un tumore e lo dividiamo voxel per voxel in 5 mm3 volumi e prendere questo fascio di matita e trattare [strutture complesse] punto per punto senza alcuna dose di uscita", ha osservato Metz. “I protoni ci danno l’opportunità di ridurre la dose alle strutture normali, di combinarli con la chemioterapia e l’immunoterapia e di aumentare le dosi [di radiazioni] in futuro”.
Nonostante la continua introduzione di sistemi di terapia protonica in tutto il mondo sviluppato – l’adozione clinica è simile per Stati Uniti, Europa e Asia, sebbene attualmente esista un solo centro di trattamento protonico nell’Africa sub-sahariana – è evidente che le prove “gold standard” poiché l’efficacia clinica dei protoni è ancora in fase di elaborazione. "Dobbiamo valutare sistematicamente il potenziale clinico e definirlo attraverso una scienza rigorosa, quantificando i benefici rispetto agli investimenti", ha affermato Metz. “Dopo tutto, sono necessarie risorse e infrastrutture sostanziali per supportare un centro di terapia protonica”.
Le prove stanno arrivando – e prima o poi. Numerosi studi clinici randomizzati di fase III stanno raccogliendo dati o sono stati recentemente chiusi per diverse indicazioni tumorali (tra cui polmone, esofago, fegato, testa e collo e cervello). Nel frattempo, si stanno sviluppando anche studi pragmatici che valutano i trattamenti protonici nella pratica clinica di routine per i pazienti con cancro al seno e alla prostata.
FLASH il disgregatore
Metz, da parte sua, è uno dei pionieri clinici della terapia protonica, avendo guidato il programma di sviluppo della Centro di terapia protonica Roberts a Filadelfia, una struttura che ha curato migliaia di malati di cancro utilizzando protoni da quando ha aperto i battenti nel 2010. Essendo l'innovazione clinica quella che è, tuttavia, l'attenzione si sta già rivolgendo a quella che viene pubblicizzata come la "prossima grande novità" nella terapia con particelle: Terapia protonica FLASH.
Per contesto, FLASH è una modalità di trattamento sperimentale che prevede l'erogazione di una dose ultraelevata (superiore a 60-80 Gy/s) di radiazioni ionizzanti (elettroni, fotoni o protoni) per durate molto brevi (meno di 1 s). Studi preclinici hanno dimostrato che la radioterapia FLASH è meno tossica per i tessuti normali ed è efficace quanto la radioterapia convenzionale nel distruggere i tumori. Se ampiamente convalidati, gli schemi di trattamento FLASH hanno quindi il potenziale per rivoluzionare la radioterapia, in modo che dosi più elevate possano essere somministrate in modo sicuro ai tumori o dosi stabilite possano essere somministrate con una tossicità ridotta per gli OAR.
In breve, la terapia protonica FLASH si preannuncia come un futuro disgregatore nella radioterapia oncologica, ha affermato Metz, “riunendo biologia e tecnologia in modi nuovi… e ribaltando un po’ la radiobiologia”. I lati positivi stanno già emergendo. Per cominciare, la terapia protonica FLASH potrebbe comprimere significativamente i tempi del trattamento con radiazioni, tanto che la radioterapia diventa più simile a una procedura chirurgica.

I tassi di dose ultra elevati trasformeranno la radioterapia in un FLASH?
Questa è una buona notizia per il paziente sotto diversi aspetti: apre la strada al miglioramento della qualità della vita, alla riduzione della tossicità e degli effetti collaterali, nonché a una riduzione del tempo trascorso in clinica. A un livello più fondamentale, l’irradiazione FLASH può anche innescare diversi percorsi immunitari ed espressione genetica, creando nuove opportunità per combinazioni di farmaci e radiazioni.
Tuttavia, sebbene FLASH abbia il potenziale per ribaltare i paradigmi terapeutici e molte ipotesi attuali sulla somministrazione di radiazioni, Metz ha concluso con una nota cautelativa: “Direi che la terapia protonica FLASH non è ancora pronta per il primo utilizzo…[e] non è pronta per essere ulteriormente implementata di pochi centri dotati di risorse elevate in grado di completare la ricerca e gli studi clinici appropriati”.
Innovazione clinica: è tutta una questione di risultati
Oltre alle opportunità cliniche offerte dalla terapia protonica, la sessione ASTRO sugli approcci innovativi alla radioterapia ha trattato molti altri argomenti. Tamer Refaat, professore di radioterapia oncologica presso la Loyola University a Chicago, Illinois, è iniziato con un rapporto sullo stato della radioterapia guidata dalla RM (MRgRT).
"Il grosso problema [con MRgRT] è l'adattamento in tempo reale", ha detto Refaat ai delegati. In altre parole, radioterapia personalizzata e adattata al quotidiano, basata sull'anatomia del paziente in tempo reale e sul lettino, che consente al team clinico di massimizzare la dose al volume target e ridurre al minimo la dose agli OAR.
Per quanto riguarda le innovazioni MRgRT da tenere d'occhio, Refaat ha evidenziato il lancio commerciale e clinico della funzionalità cine-gating per migliorare il trattamento dei tumori addominali superiori in una singola fase di respirazione. "Il fascio di radiazioni si accende ogni volta che il bersaglio si trova all'interno del limite di tracciamento e si spegne quando è all'esterno", ha spiegato (aggiungendo che lo svantaggio è il tempo più lungo trascorso sul lettino da trattamento per il paziente).

Anche l’incorporazione della MRgRT funzionale nel flusso di lavoro MR-Linac è stata sotto i riflettori, con Refaat che cita i ricercatori di MD Anderson Cancer Center (Houston, Texas) tra i primi ad adottare il farmaco che cercava di identificare sottovolumi tumorali radioresistenti e aumentare di conseguenza la dose a tali sottovolumi.
Un altro argomento scottante è incentrato sulle sinergie tra le modalità combinate di integrazione dei trattamenti antitumorali con immunoterapia e radioterapia. Relatrice, Silvia Formenti, radioterapista oncologa presso Weill Cornell Medicine a New York, è uno dei principali promotori di un cambiamento di paradigma in radiobiologia, i suoi sforzi chiariscono il ruolo delle radiazioni ionizzanti sul sistema immunitario e dimostrano l’efficacia dei regimi combinati radioterapia-immunoterapia nei tumori solidi.
Formenti ha sottolineato il ruolo centrale svolto in questo senso dalla Rete di integrazione radio-onco-biologica ImmunoRad (ROBIN). ROBIN, frutto di una collaborazione multidisciplinare di ricerca e sviluppo tra centri oncologici statunitensi ed europei, sta cercando di comprendere meglio l'interazione tra radioterapia e risposta immunitaria, oltre a coltivare la pipeline di talenti degli scienziati all'inizio della carriera nel campo. In questo momento, ha osservato Formenti, il quadro più ampio è offuscato dalla “tossicità finanziaria”, con il costo dell’immunoterapia che si rivela proibitivo per la maggior parte delle nazioni a basso e medio reddito – così come per molti americani.
L'attenzione alla ricerca clinica collaborativa è stata ribadita da Stephen Harrow, un oncologo clinico consulente presso l' Centro per il cancro di Edimburgo in Scozia. Nel discorso finale della sessione, ha discusso l'applicazione della radioterapia corporea stereotassica (SBRT) per la malattia oligometastatica.
Dopo la pandemia, Harrow ha sottolineato come la Scottish Oligomet SABR Network (SOSN), aiutata da 1 milione di sterline di finanziamenti del governo scozzese, abbia consentito ai cinque centri oncologici scozzesi di offrire un servizio congiunto di trattamento SBRT ai pazienti in tutto il paese (non solo ai cintura centrale altamente popolata che comprende Glasgow ed Edimburgo).
L'obiettivo di SOSN, ha spiegato, è quello di "costruire una rete di medici, fisici e radiografi in modo che siamo tutti d'accordo sulla selezione dei pazienti [criteri per la SBRT] e abbiamo equità per i pazienti in tutto il paese". Inoltre, ha aggiunto, "si stanno sicuramente dimostrando che è possibile influenzare gli esiti dei pazienti con la SBRT per la malattia oligometica".
- Distribuzione di contenuti basati su SEO e PR. Ricevi amplificazione oggi.
- PlatoData.Network Generativo verticale Ai. Potenzia te stesso. Accedi qui.
- PlatoAiStream. Intelligenza Web3. Conoscenza amplificata. Accedi qui.
- PlatoneESG. Carbonio, Tecnologia pulita, Energia, Ambiente, Solare, Gestione dei rifiuti. Accedi qui.
- Platone Salute. Intelligence sulle biotecnologie e sulle sperimentazioni cliniche. Accedi qui.
- Fonte: https://physicsworld.com/a/proton-therapy-on-an-upward-trajectory-while-flash-treatment-schemes-get-ready-to-shine/
- :ha
- :È
- :non
- $ SU
- 1
- 100
- 13
- a
- capace
- WRI
- sopra
- assolutamente
- di conseguenza
- operanti in
- adattamento
- adattabile
- aggiunto
- l'aggiunta di
- avanzamenti
- offerto
- Africa
- concordato
- Tutti
- Consentire
- lungo
- già
- anche
- Sebbene il
- Americani
- tra
- an
- anatomia
- ed
- e infrastruttura
- anderson
- annuale
- apparente
- Applicazioni
- approcci
- opportuno
- SONO
- sostenuto
- arrivato
- AS
- Asia
- ipotesi
- At
- attenzione
- basato
- BE
- Larghezza
- diventa
- dietro
- essendo
- vantaggi
- Meglio
- fra
- Al di là di
- Big
- maggiore
- biologia
- stile di vita
- confine
- Cervello
- Cancro al seno
- respirazione
- in linea di massima
- Costruzione
- ma
- by
- CA
- è venuto
- Materiale
- Cancro
- Custodie
- centro
- centrale
- centro
- centri
- Chair
- sfide
- Chicago
- pulire campo
- clicca
- clinica
- Info su
- innovazione clinica
- test clinici
- i medici
- Chiudi
- chiuso
- collaborazione
- collaborativo
- combinazioni
- combinare
- combinato
- viene
- arrivo
- rispetto
- completamento di una
- complesso
- concluso
- Convegno
- costruzione
- consulente
- contesto
- convenzionale
- cornell
- Costo
- potuto
- nazione
- coperto
- Creazione
- criteri
- Corrente
- Attualmente
- bordo tagliente
- dati
- giorno
- affare
- diminuita
- dedicato
- definire
- decisamente
- delegati
- consegnato
- consegna
- dimostrando
- schierato
- deployment
- depositato
- sviluppato
- Mercato
- Diego
- diverso
- Direttore
- discusso
- Malattia
- perturbatore
- paesaggio differenziato
- dividere
- porte
- dose
- svantaggio
- droga
- ogni
- In precedenza
- eco
- Istruzione
- Efficace
- efficacia
- sforzi
- emergere
- abilitato
- che comprende
- energia
- accrescere
- abbastanza
- equità
- degenerare
- sviluppate
- Europa
- europeo
- valutare
- la valutazione
- prova
- evidente
- esecutivo
- Direttore esecutivo
- uscita
- sperimentale
- ha spiegato
- espressione
- strutture
- Facility
- lontano
- pochi
- campo
- finale
- cinque
- Cromatografia
- Focus
- Nel
- da
- anteriore
- funzionale
- funzionalità
- fondamentale
- finanziamento
- ulteriormente
- futuro
- ottenere
- ottenere
- Dare
- dato
- globali
- scopo
- andando
- buono
- Enti Pubblici
- Avere
- avendo
- he
- capo
- aiuta
- suo
- superiore
- Evidenziato
- vivamente
- il suo
- HOT
- houston
- Come
- Tuttavia
- HTTPS
- identificare
- if
- iii
- Illinois
- Immagine
- Sistema immunitario
- immunoterapia
- migliorata
- in
- In altre
- Compreso
- Aumento
- indicazioni
- influenza
- informazioni
- Infrastruttura
- Innovazione
- innovazioni
- creativi e originali
- Integrazione
- integrazione
- interazione
- ai miglioramenti
- investimento
- problema
- IT
- SUO
- Giacomo
- jpg
- ad appena
- Le
- dopo
- Guidato
- meno
- Livello
- piace
- Fegato
- più a lungo
- corrente principale
- molti
- max-width
- Massimizzare
- si intende
- Nel frattempo
- incontro
- milione
- Mese
- Scopri di più
- maggior parte
- molti
- multidisciplinare
- Nazioni
- Bisogno
- di applicazione
- Rete
- New
- New York
- notizie
- NHS
- no
- normale
- noto
- romanzo
- adesso
- numero
- nutrimento
- of
- MENO
- offrire
- on
- ONE
- in corso
- esclusivamente
- aprire
- ha aperto
- apertura
- operativa
- Opportunità
- Opportunità
- Opzione
- or
- Altro
- risultati
- al di fuori
- ancora
- paradigma
- paradigmi
- parte
- Terapia delle particelle
- sentiero
- percorsi
- paziente
- pazienti
- Personalizzata
- prospettiva
- fase
- Philadelphia
- fotone
- Fisica
- Mondo della fisica
- immagine
- pionieri
- conduttura
- centrale
- Platone
- Platone Data Intelligence
- PlatoneDati
- giocato
- Abbondanza
- punto
- popolata
- potenziale
- pratica
- pragmatico
- Precisione
- procedura
- Insegnante
- programma
- proprietà
- protoni
- dimostrando
- R&D
- Radioterapia
- Randomizzato
- tasso
- pronto
- tempo reale
- recentemente
- ridurre
- Ridotto
- considerare
- regimi
- rilasciare
- rapporto
- Report
- riparazioni
- ricercatori
- risorsa
- risposta
- rivoluzionare
- Richard
- destra
- rigoroso
- pettirosso
- Ruolo
- Prenotazione sale
- Camere
- routine
- s
- tranquillamente
- San
- San Diego
- dire
- schemi
- Scienze
- scienziati
- scozzese
- cerca
- prodotti
- servizio
- Sessione
- alcuni
- sagomatura
- Sharma
- spostamento
- splendere
- Corti
- mostrato
- significativamente
- silvia
- simile
- da
- singolo
- So
- solido
- Speaker
- esaurito
- Riflettore
- iniziato
- Stato dei servizi
- Stefano
- Ancora
- Fermare
- strutture
- studi
- SUB SAHARIANO
- sostanziale
- tale
- supporto
- chirurgico
- sistema
- SISTEMI DI TRATTAMENTO
- tavolo
- Fai
- Talento
- Parlare
- Target
- mira
- team
- Tecnologia
- condizioni
- Texas
- di
- che
- Il
- loro
- Li
- poi
- Là.
- perciò
- di
- think
- questo
- quelli
- migliaia
- Attraverso
- miniature
- tempo
- volte
- a
- insieme
- detto
- argomento
- propagandato
- Tracking
- traiettoria
- Trasformare
- trattare
- trattamento
- trattamenti
- studi clinici
- innescare
- vero
- veramente
- Svolta
- si
- per
- capire
- Università
- verso l'alto
- us
- utilizzando
- convalidato
- contro
- molto
- Visualizza
- volume
- volumi
- Prima
- Orologio
- Modo..
- we
- WELL
- Che
- quando
- ogni volta che
- quale
- while
- con
- entro
- parole
- flusso di lavoro
- mondo
- sarebbe
- ancora
- York
- Tu
- zefiro