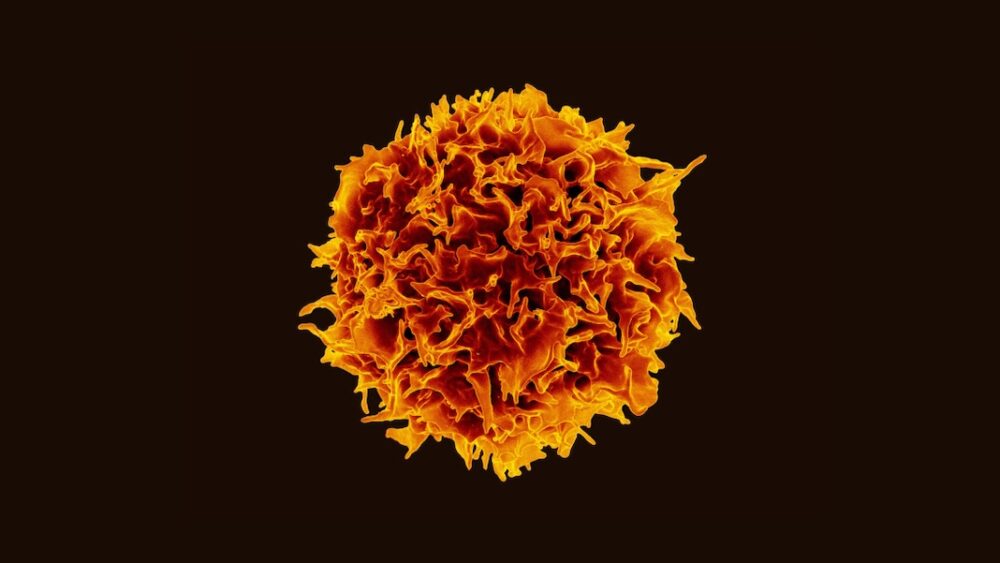
Bakterier kan virke som en merkelig alliert i kampen mot kreft.
Men i en ny studie var genetisk konstruerte bakterier en del av en tag-team-terapi for å krympe svulster. Hos mus med blod-, bryst- eller tykktarmskreft fungerte bakteriene som søkelys for partnerne deres – modifiserte T-celler – da de to oppsøkte og ødela tumorceller.
CAR T – navnet på terapier som bruker disse kreftødeleggende T-cellene – er en transformativ tilnærming. Først godkjent av US Food and Drug Administration (FDA) for en type dødelig leukemi i 2017, er det nå seks behandlinger tilgjengelig for flere typer blodkreft.
Kalles en "levende stoff” av pionerforsker Dr. Carl June ved University of Pennsylvania, begynner CAR T å ta tak autoimmune sykdommer, hjerteskaderog leverproblemer. Den er også klar til å utslette eldre "zombieceller" knyttet til aldersrelaterte sykdommer og bekjempe HIV og andre virusinfeksjoner.
Til tross for løftet, halter imidlertid CAR T når det står mot solide svulster - som utgjør omtrent 90 prosent av alle krefttilfeller.
"Hver type svulst har sine egne små måter å unngå immunsystemet på," sa juni tidligere i Penn Medicine Nys. "Så det vil ikke være én sølvkule CAR T-terapi som er rettet mot alle typer svulster."
Overraskende nok kan bakterier få juni til å revurdere – den nye tilnærmingen har potensial som en universell behandling for alle slags solide svulster. Når de ble gitt til mus, gravde de konstruerte insektene seg dypt inn i svulstkjernene og utskilte lett en syntetisk "merke" for å trekke inn nærliggende CAR T-soldater. Den molekylære taggen fester seg bare til regionene som umiddelbart omgir en svulst og skåner friske celler fra CAR T-angrep.
De konstruerte bakteriene kan også, i teorien, infiltrere andre typer solide svulster, inkludert "snike" som er vanskelige å målrette mot med konvensjonelle terapier. Sammen kombinerer den nye metoden kalt ProCAR - probiotika-guidede CAR T-celler - bakterier og T-celler til et kreftbekjempende kraftsenter.
Den viser "nytten av konstruerte bakterier som en ny forbedring av CAR T-celleterapi," sa Eric Bressler og Dr. Wilson Wong ved Boston University, som ikke var involvert i studien.
Dobbel trykk
Vent, hva er CAR T igjen?
I et nøtteskall bruker CAR T-terapier T-celler som er genetisk konstruert for å øke deres eksisterende evner. T-celler er allerede naturlig fødte mordere som jakter og ødelegger virus, bakterier og kreft i kroppen vår. De bruker cellulære "klør" for å gripe tak i spesielle proteiner på overflaten av målceller - kalt antigener - uten å skade nærliggende friske celler.
Men kreftceller er vanskelige fiender. Antigenene deres muterer raskt for å unngå T-celleovervåking og angrep. CAR T-terapi overstyrer dette forsvaret ved å konstruere T-celler for å bedre søke og ødelegge målene deres.
Prosessen går vanligvis slik. T-celler trekkes ut i en blodprøve. Forskere setter deretter inn gener i cellene for å lage et nytt protein-"klo" for å gripe et spesifikt antigen. Disse konstruerte cellene infunderes tilbake i pasientens kropp hvor de jakter på antigenet og ødelegger målcellen. Nylig arbeid utforsker også direkte redigering av T-celler inne i kroppen.
CAR T har gjort underverker for tidligere ubehandlede blodkreftformer. Men solide svulster er en annen historie.
Et stort problem er målretting. Mange blodkreftformer har et universelt antigen som signaliserer "Jeg er kreftsyk", noe som gjør det relativt enkelt å konstruere CAR T-celler for å finne dem.
Solide svulster, derimot, har et bredt utvalg av antigener - hvorav mange også er tilstede i normalt vev - som senker CAR T-celleeffektiviteten og øker sjansene for dødelige bivirkninger. Enda verre, kreftceller pumper ut limlignende proteiner som bygger et beskyttende skjold rundt kreft. Kalt tumormikromiljøet, er barrieren svært giftig for CAR T-celler. Dens lave oksygennivå ødelegger lett membranene til CAR T-celler. Som spratt ballonger, søler cellene innholdet inn i de omkringliggende områdene, som igjen fører til betennelse.
Hva kan overleve denne svulstødemarken? Bakterie.
Et universelt antigen
Den nye studien transformerte bakterier til trojanske hester som i teorien kan infiltrere enhver solid svulst. De utvalgte bakteriene, en stamme av E. coli, er allerede brukt for å lette gastrointestinale og metabolske problemer. De er lette å genetisk omprogrammere og kan frigjøre biologisk nyttelast i kjernene til svulster, noe som gjør dem til perfekte kandidater for å "merke" kreft i CAR T.
For å designe taggene utviklet teamet et proteinantigen som kan forankre seg til komponenter i svulsten og lyser grønt. Tumorer belagt med dette designerantigenet gjør dem lette å oppdage og sårbare for CAR T-celler designet for å ødelegge dem.
Teamet omprogrammerte deretter bakterier genetisk for å frigjøre deres antigennyttelast når de nådde tumormikromiljøet.
I et proof of concept reduserte tag-team-systemet kreftvekst og økte overlevelsen hos mus med en aggressiv blodkreft. Behandlinger med probiotika med et ikke-funksjonelt merke hjalp ikke. Behandlede mus gikk med glede gjennom dagen og opprettholdt en sunn kroppsvekt da svulstene deres krympet. De konstruerte bakteriene holdt seg nær svulstene i minst to uker.
Ytterligere tester på mus med tykktarmskreft viste tilsvarende positive utfall. En dose bakterier etterfulgt av to doser CAR T-celler reduserte tumorstørrelsen fire ganger 22 dager etter behandling.
Et annet ben opp
Systemet fungerte, men teamet var ikke fornøyd. Mengden antigen som produseres avhenger av bakterievekst, noe som får taggens effektivitet til å ebbe ut og flyte med bakteriepopulasjonen.
For å gi systemet et løft, la teamet til en annen genetisk krets i bakteriene, slik at de kunne frigjøre et kjemikalie som tiltrekker CAR T-celler. Den forbedrede metoden reduserte svulster hos mus med brystkreft etter to skudd i blodet.
"Å kombinere fordelene med tumor-homing bakterier og CAR-T-celler gir en ny strategi for tumorgjenkjenning, og dette bygger grunnlaget for konstruerte fellesskap av levende terapier," sa studieforfatter Rosa Vincent, ved Columbia University.
Strategien kan være spesielt kraftig i svulster uten åpenbare antigener. Det vil imidlertid kreve litt innsats å skalere opp strategien. Kreft hos mennesker er omtrent 0.8 tommer i diameter - omtrent tre fjerdedeler av en fjerdedel.
Selv om det er et lavt estimat for flere typer kreft, er det fortsatt "20 til 40 ganger større enn musesvulstene i denne studien," sa Bressier og Wong. Ytterligere studier vil måtte utforske hvor godt det syntetiske antigenet diffunderer i stadig større kreftformer.
Sikkerhet er en annen bekymring. Sammenlignet med mus er mennesker mer følsomme for potensielle giftstoffer produsert av bakterier. Basert på tidligere kliniske studier med konstruerte bakterier kan løsningen være mer genteknologi for å dempe toksinrelaterte gener.
"Mens vi fortsatt er i forskningsfasen," kan resultatene "åpne nye veier for kreftterapi," sa studieforfatter Dr. Tal Danino.
Bildekreditt: Fargelagt skanningselektronmikroskopbilde av en T-celle / NIAID
- SEO-drevet innhold og PR-distribusjon. Bli forsterket i dag.
- PlatoData.Network Vertical Generative Ai. Styrk deg selv. Tilgang her.
- PlatoAiStream. Web3 Intelligence. Kunnskap forsterket. Tilgang her.
- PlatoESG. Karbon, CleanTech, Energi, Miljø, Solenergi, Avfallshåndtering. Tilgang her.
- PlatoHelse. Bioteknologisk og klinisk etterretning. Tilgang her.
- kilde: https://singularityhub.com/2023/10/17/cancer-killing-duo-hunts-down-and-destroys-tumors-with-surprising-alacrity/
- : har
- :er
- :ikke
- :hvor
- $OPP
- 2017
- 22
- 8
- a
- evner
- Om oss
- la til
- administrasjon
- fordeler
- Etter
- en gang til
- mot
- aggressiv
- Alle
- tillate
- Ally
- allerede
- også
- beløp
- an
- Anchor
- og
- En annen
- noen
- tilnærming
- godkjent
- ER
- områder
- rundt
- AS
- At
- Angrep
- Tiltrekker
- forfatter
- tilgjengelig
- veier
- unngå
- tilbake
- Bakterier
- barriere
- basert
- Battle
- BE
- vært
- Begynnelsen
- Bedre
- Stor
- blod
- kroppen
- øke
- født
- boston
- Brystkreft
- bugs
- bygge
- bygger
- men
- by
- som heter
- CAN
- Kreft
- Kreftceller
- kreftterapi
- kandidater
- bil
- Carl
- Årsak
- forårsaker
- Celler
- sjansene
- kjemisk
- valgt ut
- Klinisk
- COLUMBIA
- Communities
- sammenlignet
- komponenter
- konsept
- Bekymring
- innhold
- kontrast
- konvensjonell
- kunne
- kreditt
- skade
- dag
- Dager
- dyp
- Forsvar
- avhenger
- utforming
- designet
- designer
- ødelegge
- ødelagt
- forskjellig
- vanskelig
- direkte
- sykdommer
- gjort
- dose
- ned
- dr
- tegne
- kjøring
- medikament
- duo
- e
- lette
- lett
- effekter
- effektivitet
- innsats
- ingeniør
- konstruert
- Ingeniørarbeid
- eric
- spesielt
- anslag
- Selv
- eksisterende
- utforske
- Utforske
- Vakler
- FDA
- Finn
- Først
- flyten
- fulgt
- mat
- Til
- Fundament
- fra
- videre
- genetisk
- genteknologi
- Gi
- gitt
- Går
- grip
- Grønn
- Vekst
- Ha
- sunt
- hjelpe
- svært
- Hvordan
- Men
- HTTPS
- Mennesker
- jakten
- bilde
- umiddelbart
- Immunsystem
- forbedret
- in
- Inkludert
- økt
- økende
- stadig
- infeksjoner
- innsiden
- inn
- involvert
- IT
- DET ER
- selv
- juni
- killers
- stor
- større
- minst
- nivåer
- i likhet med
- knyttet
- lite
- levende
- Lav
- gjøre
- Making
- mange
- Kan..
- medisin
- metode
- Mikroskop
- molekyl~~POS=TRUNC
- mer
- flere
- navn
- Naturlig
- Nær
- Ny
- NIH
- normal
- nå
- nøtteskall
- Åpenbare
- of
- off
- on
- gang
- ONE
- seg
- bare
- videre til
- åpen
- or
- Annen
- vår
- ut
- utfall
- egen
- Oksygen
- del
- Pennsylvania
- prosent
- perfekt
- fase
- pioner
- pitted
- plato
- Platon Data Intelligence
- PlatonData
- klar
- befolkningen
- positiv
- potensiell
- kraftig
- presentere
- tidligere
- Problem
- prosess
- produsert
- løfte
- bevis
- proof of concept
- Beskyttende
- Protein
- Proteiner
- gir
- pumpe
- Fjerdedel
- raskt
- nådd
- lett
- anerkjennelse
- Redusert
- regioner
- relativt
- slipp
- forskning
- forsker
- Resultater
- ROSA
- omtrent
- Sa
- fornøyd
- skalering
- skanning
- Vitenskap
- forskere
- Søke
- synes
- sensitive
- Shield
- skudd
- viste
- side
- signaler
- på samme måte
- Størrelse
- solid
- løsning
- noen
- ettertraktet
- spesiell
- spesifikk
- Spot
- Still
- Story
- merkelig
- Strategi
- studier
- Studer
- overrask
- rundt
- overvåking
- overlevelse
- overleve
- syntetisk
- system
- T-celler
- TAG
- Ta
- Target
- rettet mot
- mål
- lag
- tester
- enn
- Det
- De
- deres
- Dem
- deretter
- teori
- Der.
- Disse
- de
- denne
- til
- sammen
- transformative
- forvandlet
- behandling
- behandlinger
- Trojan
- SVING
- to
- typen
- typer
- Universell
- universitet
- us
- amerikansk mat
- bruke
- brukt
- ved hjelp av
- vanligvis
- verktøyet
- variasjon
- vincent
- viral
- virus
- Sårbar
- måter
- uker
- vekt
- VI VIL
- gikk
- var
- når
- hvilken
- HVEM
- bred
- vil
- Wilson
- tørke
- med
- uten
- wong
- arbeidet
- verre
- zephyrnet