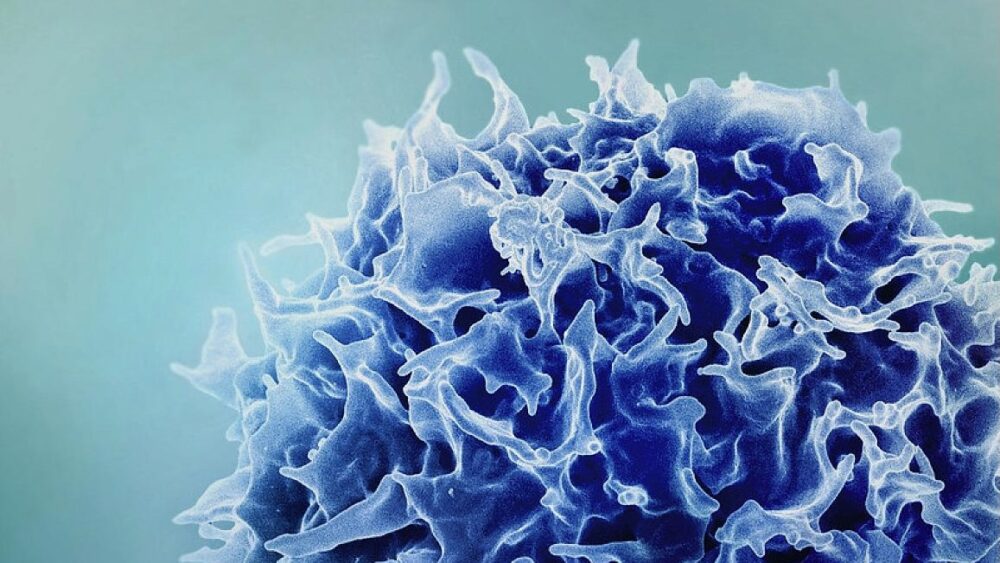
Когда моему дяде поставили диагноз глиобластома, я знал, что он в долгу.
Самая смертоносная форма рака головного мозга. Она быстро распространяется по мозгу, и возможности лечения ограничены. Курсы химиотерапии временно сдерживали агрессивные опухоли. Но они также разрушили его разум и иммунную систему. Он продержался 13 месяцев — дольше, чем средний срок выживания большинства пациентов после постановки диагноза.
Его история — лишь одна из десятки тысяч только в США. Несмотря на десятилетия, потраченные на поиски лечения, глиобластома остается ужасным, неизлечимым врагом.
Но надежда может прийти изнутри. В этом месяце два исследования генетически модифицировали собственные иммунные клетки организма, чтобы выслеживать и уничтожать глиобластомные опухоли головного мозга.
Терапия с использованием этих CAR (химерных антигенных рецепторов) Т-клеток были революционными в борьбе с ранее неизлечимыми видами рака крови, такими как лейкемия. С 2017 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило шесть методов лечения на основе CAR T для лечения нескольких типов рака крови. Вместо последнего средства у них есть сейчас вошёл в терапевтический мейнстрим.
Но терапия CAR T всегда с трудом справлялась с солидными опухолями. Глиобластомы представляют собой еще более сложную проблему. Раковые клетки формируют связи с нейронами, перестраивая нейронные сети, постепенно меняя работу мозга и в конечном итоге лишая его когнитивных функций. Это также делает практически невозможным хирургическое удаление опухолей без ущерба для мозга.
Новые клинические испытания дают проблеск надежды на то, что терапия сможет замедлить развитие болезни.
один, возглавляемая доктором Брайаном Чой из Массачусетской больницы общего профиля, обнаружила, что однократное введение CAR Т-клеток уменьшило опухоли у трех человек с рецидивирующей глиобластомой. Другой из Медицинской школы Перельмана Пенсильванского университета использовали другую формулу CAR T, чтобы аналогичным образом уменьшить размер опухолей головного мозга у шести участников.
Хотя лечение и было многообещающим, оно не излечило. Опухоли повторились у нескольких человек через шесть месяцев. Однако после этого момента у одного мужчины не было рака.
Чтобы внести ясность, это лишь промежуточные результаты небольшой группы участников. Оба формата исследования по-прежнему активно набирают сотрудников для дальнейшей оценки своих результатов.
Но для Чоя это шаг к расширению применения CAR T-терапии за пределы рака крови. «Это подтверждает потенциальную способность CAR-Т-клеток влиять на солидные опухоли, особенно головного мозга», — он заявил природа.
Сила двух
Раковые клетки коварны. Иммунная система нашего организма постоянно их ищет, но клетки быстро мутируют, чтобы избежать наблюдения.
Т-клетки являются одним из основных типов иммунных клеток, следящих за раком. За последнее десятилетие ученые дали им искусственный импульс с помощью генной инженерии. Эти Т-клетки с отредактированными генами, используемые в CAR-T-терапии, могут лучше выслеживать раковые клетки крови.
Вот как это обычно работает.
Врачи изолируют Т-клетки человека и генетически добавляют дополнительные белковые «крючки» на их поверхность, чтобы помочь им лучше обнаруживать раковые клетки. Как и все клетки, раковые клетки имеют множество белковых «маяков», разбросанных по внешней поверхности, некоторые из которых специфичны для каждого вида рака. В CAR-T-терапии новые крючки предназначены для легкого захвата этих белков или антигенов. После повторного введения усиленных клеток обратно в организм они теперь могут более эффективно искать и уничтожать раковые клетки.
Хотя эта стратегия изменила правила игры в отношении рака крови, она потерпела неудачу в отношении солидных опухолей, таких как те, которые растут в таких органах, как грудь, легкие или мозг. Одной из проблем является поиск правильных антигенов. В отличие от лейкемии, солидные опухоли часто состоят из смеси клеток, каждая из которых имеет свой антигенный отпечаток. Перепрограммирование Т-клеток для нацеливания только на один антиген часто означает, что они пропускают другие раковые клетки, что снижает эффективность лечения.
«Проблема GBM [глиобластомы] и других солидных опухолей заключается в гетерогенности опухоли, то есть не все клетки в опухоли GBM одинаковы или имеют один и тот же антиген, для атаки которого предназначены CAR T-клетки», — доктор Стивен Бэгли, руководитель клиническое исследование Пенсильванского университета, — сказал в пресс-релизе. «ГБМ каждого человека уникальна, поэтому лечение, которое работает для одного пациента, может быть не столь эффективным для другого».
Так почему бы не добавить дополнительный «крючок» к CAR Т-клеткам?
Tag-Team Триумф
В обоих новых исследованиях использовался метод двойной цели.
Команда Чоя сосредоточилась на белке, называемом рецептором эпидермального фактора роста (EGFR). Белок необходим для развивающегося мозга, но может привести к глиобластоме в ее нормальной и мутированной форме. Проблема в том, что белок также содержится в других здоровых тканях, таких как кожа, легкие и кишечник. В качестве обходного пути команда добавила «привлекающий» белок, чтобы привязать Т-клетки к их цели.
У трех участников однократное вливание непосредственно в мозг уменьшило размер опухолей за несколько дней. Эффект был «драматическим и быстрым». писал команда. Рак вернулся у двух человек. Но в одном человеке72-летнему мужчине, лечение сократило его опухоль головного мозга более чем на 60 процентов и продолжалось более шести месяцев.
Команда Penn Medicine также нацелилась на EGFR. Кроме того, их рецепт CAR-Т-клеток захватил другой белок, который, по оценкам, отвечает за более чем 75 процентов глиобластом. Через 48 часов после прямой инъекции в мозг опухоли уменьшились у всех шести участников, причем у некоторых эффект длился по меньшей мере два месяца. В возрасте от 33 до 71 года у каждого человека перед началом лечения наблюдался хотя бы один рецидив роста опухоли.
«Мы воодушевлены этими результатами и стремимся продолжить наше исследование, которое даст нам лучшее понимание того, как эта терапия CAR T-клетками с двойной мишенью влияет на более широкий круг людей с рецидивирующей ГБМ [глиобластомой]», — ведущий автор исследования. Доктор Дональд О'Рурк — сказал в пресс-релизе.
Лечение действительно имело побочные эффекты. Даже в более низкой дозе он повреждал нейроны, и это осложнение приходилось лечить с помощью большой дозы других лекарств.
В отличие от предыдущих методов лечения CAR T, которые вводятся в кровоток, оба исследования требуют прямой инъекции в мозг. Хотя операция на головном мозге потенциально более эффективна, поскольку сконструированные клетки имеют прямой контакт со своей целью, она никогда не бывает идеальной.
Обе команды в настоящее время совершенствуют свои рецептуры, чтобы уменьшить побочные эффекты и продлить срок действия терапии. Команда Penn Medicine также составит карту проникновения CAR T-клеток в опухоли головного мозга с течением времени. Метод двойного нацеливания может затруднить развитие устойчивости раковых клеток к терапии. Лучше понимая эти взаимодействия, возможно, исследователи смогут создать более эффективные препараты CAR T для лечения глиобластомы и других солидных опухолей.
Это не хоумран. Но в отношении смертельных опухолей головного мозга исследования дают луч надежды.
Изображение Фото: NIAID
- SEO-контент и PR-распределение. Получите усиление сегодня.
- PlatoData.Network Вертикальный генеративный ИИ. Расширьте возможности себя. Доступ здесь.
- ПлатонАйСтрим. Интеллект Web3. Расширение знаний. Доступ здесь.
- ПлатонЭСГ. Углерод, чистые технологии, Энергия, Окружающая среда, Солнечная, Управление отходами. Доступ здесь.
- ПлатонЗдоровье. Биотехнологии и клинические исследования. Доступ здесь.
- Источник: https://singularityhub.com/2024/03/21/cell-therapy-takes-aim-at-deadly-brain-tumors-in-two-clinical-trials/
- :имеет
- :является
- :нет
- $UP
- 13
- 2017
- 33
- 60
- 75
- a
- активно
- Добавить
- добавленный
- дополнение
- администрация
- После
- в возрасте
- агрессивный
- цель
- Все
- в одиночестве
- вдоль
- причислены
- всегда
- an
- и
- Другой
- антиген
- утвержденный
- МЫ
- искусственный
- AS
- оценить
- At
- атаковать
- автор
- в среднем
- назад
- Боевой
- залив
- BE
- , так как:
- было
- до
- Лучшая
- Beyond
- кровь
- тело
- повышение
- Повышенный
- ЗАИМСТВОВАН
- изоферменты печени
- Мозг
- рак мозга
- Bryan
- строить
- но
- by
- под названием
- пришел
- CAN
- рак
- Раковые клетки
- автомобиль
- ячейка
- Клетки
- вызов
- изменение
- Очистить
- Клинический
- клинические испытания
- познавательный
- как
- Коммутация
- постоянно
- обращайтесь
- продолжать
- может
- кредит
- лечение
- Дней
- десятилетие
- десятилетия
- снизилась
- предназначенный
- Несмотря на
- уничтожить
- развивающийся
- диагностика
- DID
- разница
- различный
- трудный
- направлять
- непосредственно
- Болезнь
- Дональд
- дозировать
- вниз
- dr
- наркотик
- двойной
- каждый
- нетерпеливый
- легко
- Эффективный
- фактически
- эффекты
- эффективность
- инженерии
- Проект и
- бежать
- особенно
- существенный
- к XNUMX году
- Даже
- со временем
- развивается
- расширяющийся
- дополнительно
- Глаза
- фактор
- несколько
- обнаружение
- отпечаток пальца
- питание
- Что касается
- форма
- формы
- найденный
- от
- функция
- Функции
- далее
- Общие
- генетический
- генная инженерия
- Дайте
- данный
- захват
- Расти
- Рост
- кишка
- было
- горсть
- Сильнее
- вредный
- Есть
- he
- здоровый
- тяжелый
- Герой
- помощь
- его
- Главная
- Крючки
- надежды
- больница
- ЧАСЫ
- Как
- Однако
- HTTPS
- Охота
- i
- идеальный
- иммунный
- Иммунная система
- что она
- in
- В других
- лиц
- перелитый
- вливание
- взаимодействие
- промежуточный
- в
- IT
- ЕГО
- JPEG
- всего
- только один
- хранение
- хранится
- Фамилия
- прочный
- вести
- наименее
- привело
- такое как
- Ограниченный
- дольше
- искать
- ниже
- Снижение
- сделанный
- Главная
- сделать
- ДЕЛАЕТ
- человек
- управляемого
- многих
- карта
- отметка
- Массачусетс
- Май..
- смысл
- означает
- лекарственные препараты
- медицина
- метод
- может быть
- против
- скучать
- смешивать
- Месяц
- месяцев
- БОЛЕЕ
- самых
- с разными
- my
- природа
- почти
- сетей
- нервный
- нейронные сети
- Нейроны
- никогда
- Новые
- NIH
- "обычные"
- сейчас
- of
- предлагают
- .
- on
- ONE
- те,
- только
- на
- Опции
- or
- Другое
- наши
- внешний
- за
- собственный
- новыми участниками
- мимо
- пациент
- пациентов
- Пенсильвания
- Люди
- процент
- человек
- Платон
- Платон Интеллектуальные данные
- ПлатонДанные
- Точка
- возможное
- потенциал
- потенциально
- мощностью
- нажмите
- Пресс-релизы
- предыдущий
- предварительно
- Проблема
- постепенно
- многообещающий
- Белкове продукты
- Белки
- ассортимент
- быстро
- быстро
- скорее
- RAY
- рецептор
- рецепт
- наем
- повторяющийся
- уменьшить
- освободить
- остались
- остатки
- удаление
- требовать
- исследователи
- Сопротивление
- курорт
- Итоги
- правую
- туры
- Run
- то же
- Школа
- Ученые
- Искать
- несколько
- сторона
- Аналогичным образом
- с
- одинарной
- ШЕСТЬ
- Шесть месяцев
- Размер
- Кожа
- медленной
- небольшой
- Подлый
- So
- твердый
- некоторые
- конкретный
- потраченный
- Спреды
- Начало
- Шаг
- Стивен
- По-прежнему
- История
- Стратегия
- исследования
- Кабинет
- такие
- Хирургия
- наблюдение
- выживание
- система
- Т-клетки
- Tackling
- принимает
- цель
- целевое
- направлены
- команда
- команды
- ужасный
- Tether
- чем
- который
- Ассоциация
- их
- Их
- лечения
- терапия
- Эти
- они
- этой
- те
- три
- Через
- время
- в
- к
- лечение
- суд
- испытания
- Опухоли
- два
- Типы
- понимание
- созданного
- Университет
- В отличие от
- us
- Еда США
- используемый
- через
- обычно
- законопроект
- были
- который
- в то время как
- КТО
- зачем
- Шире
- будете
- вытирать
- в
- без
- работает
- зефирнет