Målet med strålbehandling är att leverera en föreskriven stråldos till tumörmålet samtidigt som skador på omgivande normala vävnader begränsas. Detta uppnås för närvarande med hjälp av populationsbaserad behandlingsplanoptimering, baserad på fördefinierade dosbaserade mål och organ-at-risk (OAR) begränsningar utvecklade från det aggregerade svaret på strålning från en bred patientpopulation. Tyvärr varierar effektiviteten och toxiciteten hos sådana standardiserade behandlingsplaner, eftersom patienter och deras tumörer har individuella biologiska egenskaper.
Syftar till att ge en mer personlig inställning till planering av strålbehandling, forskare vid University of Michigan har utvecklat en ny intensitetsmodulerad strålterapi (IMRT) optimeringsstrategi som direkt införlivar patientspecifika dos-responsmodeller i planeringsprocessen. Deras teknik, beskriven i Medicinsk fysik, bygger på att maximera det förutsagda värdet av den totala behandlingsnyttan – definierat som sannolikheten för lokal kontroll minus den viktade summan av toxicitetssannolikheter.
Den nya planeringsmetoden, kallad prioriterad nyttooptimering (PUO), förstärker standardmetoder genom att införliva personliga faktorer relaterade till strålkänsligheten hos tumörer och OAR. OAR-radiotoxicitet kan till exempel påverkas av ålder, rökstatus, genuttryck, molekylära markörer och redan existerande tillstånd som hjärtsjukdom. Andra samtidiga behandlingar kan också påverka effekten av strålbehandling.

För att validera deras strategi, huvudutredare Martha Matuszak och kollegor använde PUO-metoden för att skapa IMRT-planer för fem patienter med icke-småcellig lungcancer (NSCLC). De rapporterar att PUO-planering förbättrade den lokala kontrollen för alla patienter jämfört med de konventionella planerna som hade använts för deras behandlingar.
"NSCLC-patienter representerar en mycket heterogen grupp med variation i omfattning och lokalisering av sjukdomen", förklarar huvudförfattaren Daniel Polan. "I kombination med annan anatomisk variation kan dessa faktorer drastiskt påverka behandlingsplaneringen, inklusive eventuella förväntade vinster från olika optimeringsmetoder. Därför valde vi ut fem fall för inledande genomförbarhetstestning av vår metod för att representera mångfald i patientstorlek, tumörstorlek, lokalisering och lateralitet, förutom mångfalden i doskovariater som påverkar förutspådda resultat."
För att skapa patientspecifika IMRT-planer använde forskarna först ett kommersiellt behandlingsplaneringssystem för att beräkna dosen baserat på en påverkansmatris av beamlet-dosbidrag till intressanta regioner. De löser sedan två optimeringsproblem för att generera optimala balkvikter som kan importeras tillbaka till TPS.
Det första optimeringsproblemet maximerar den övergripande planens användbarhet med förbehåll för typiska kliniska dosbegränsningar, genom att optimera avvägningen mellan effekt och toxicitet baserat på individualiserade dos-responsmodeller. Den andra minimerar konventionella dosbaserade mål, föremål för samma dosbegränsningar som den första, samtidigt som den optimala användbarheten bestäms från den första optimeringen bibehålls.
För alla fem patienterna genererade PUO-metoden framgångsrikt optimala strålvikter som maximerade användbarheten samtidigt som de höll sig inom dosbaserade begränsningar. För studien jämförde forskarna dessa PUO IMRT-planer med de kliniskt levererade 3D-konforma strålbehandlingsplanerna (CRT) och med retrospektivt genererade dosoptimering (DOO) IMRT och volymetrisk-modulerad bågterapi (VMAT) planer.
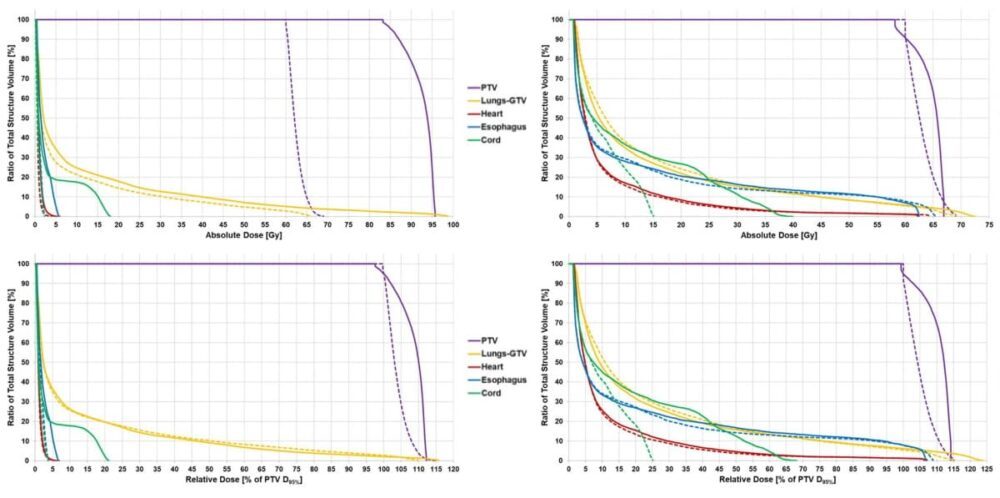
Jämfört med 3DCRT-, VMAT- och DOO IMRT-planerna förbättrade PUO-metoden plannyttan med i genomsnitt 40 %, 32 % respektive 31 %. PUO-planerna visade en genomsnittlig förbättring på 17 % i lokal kontroll med liknande toxicitet som konventionell planering.
Som förväntat skilde sig omfattningen av fördelarna från PUO IMRT-planerna mellan patienterna. Polan rapporterar att för en patient resulterade PUO i en nyttoförbättring på 70 % jämfört med konventionell DOO. "Detta motsvarar en 32% absolut förbättring av den förutsagda sannolikheten för progressionsfri överlevnad, samtidigt som den förutspådda sannolikheten för strålningsinducerad lungtoxicitet bara ökar med 2%", säger han. "Denna betydande avvägning har potential att avsevärt förbättra sjukdomens överlevnadsförmåga och samtidigt minimera påverkan på en patients livskvalitet efter behandling."
För en annan patient som hade en stor tumör var förbättringarna dock minimala. Polan förklarar att för större tumörer blir behandlingsplaneringen vanligtvis mer begränsad på grund av ökade integraldoskrav och en minskad förmåga att undvika att gränsa till normala vävnader.

AI-ramverket använder medicinska bilder för att individualisera strålbehandlingsdosen
Teamet betonar att PUO-metoden ger ett kvantitativt sätt att avgöra vilka patienter som kan dra nytta av dosökning eller omfördelning, baserat på patientspecifika kliniska faktorer och biomarkörer, samtidigt som man tar hänsyn till patientgeometri och OAR-dosgränser.
Forskarna genomför för närvarande storskaliga retrospektiva studier med målet att utveckla en prospektiv klinisk prövning som använder PUOs behandlingsplaneringsstrategi. Deras forskning kretsar kring att integrera patientdata och personliga resultatförutsägelser direkt i strålbehandlingsplanering, med ett aktuellt fokus på lever-, lung- och huvud- och halscancer, där balansering av de positiva och negativa effekterna av strålbehandling kan avsevärt påverka en patients övergripande kvalitet. -liv.