一种新的癌症疗法是天作之合。
一方面是 CRISPR,基因编辑技术席卷了基因工程。 另一种是称为 CAR-T 的疗法,它将正常的免疫细胞转化为追捕特定癌症的超级士兵。
长期以来,科学家们一直在寻求将这两项重大进展结合到癌症的“危险区”中——一种细胞战斗机,可以精确地搜寻癌细胞并让它们咳嗽、喘不过气来。 (壮志凌云, 任何人?)
这个想法相对简单:CAR-T 使用基因工程赋予免疫细胞针对特定类型癌症的高级追踪能力。 CRISPR 是将那些追踪基因插入免疫细胞的工具。
但实际上,这二人组是“有史以来最复杂的疗法”。
基因编辑是为攻击一个人自身的癌症而量身定制的,他们的每个肿瘤都散布着一组特定的蛋白质。 现在,在《自然》杂志的一项研究中,加州大学洛杉矶分校的一个团队在 16 名患有各种癌症(例如乳腺癌或结肠癌)的人身上测试了这种治疗方法。 在自定义算法的帮助下,科学家们设计了一个基因工程免疫细胞旅来瞄准并摧毁每个人的特定类型的癌症。 这些细胞可以锁定个性化的蛋白质目标,同时保护健康组织。
数周之内,该团队发现经过编辑的免疫细胞大量进入癌变组织,以至于经过改造的细胞占癌症样本的 20%。 这不是灵丹妙药——第一次试验只是为了评估安全性。 但它表明 CRISPR 和 CAR-T 的组合在癌症患者中是可行的。 这项研究是朝着可能彻底改变目前的癌症治疗方法迈出的第一步,使它们更加个性化和高效,并减少副作用。
“这可能是临床上尝试过的最复杂的疗法,”加州大学洛杉矶分校的研究作者 Antoni Ribas 博士说。 “我们正试图用患者自身的 T 细胞组建一支军队。”
癌症困境
癌细胞非常聪明。
像所有细胞一样,癌细胞在其细胞膜外散布着一层蛋白质。 一些蛋白质将它们伪装成健康细胞。 其他人给他们。 根除癌细胞的一个主要目标是定位这些独特的癌蛋白“信标”,它们不存在于健康细胞中。 这使得消灭癌症成为可能,同时保留正常细胞。
从化学疗法到免疫疗法,我们在靶向肿瘤方面做得很好。 毫无疑问,这些治疗挽救了生命。 但这些疗法也会对身体造成巨大伤害,主要是因为它们无法将癌症与其他快速生长的细胞(如干细胞)区分开来。
“在我们在诊所看到的癌症患者中,免疫系统在某种程度上失去了战斗,肿瘤生长,”研究作者、加利福尼亚州南旧金山 PACT Pharma 首席科学官 Stephanie Mandl 博士说。
那么我们该怎么办? 输入 T 细胞。
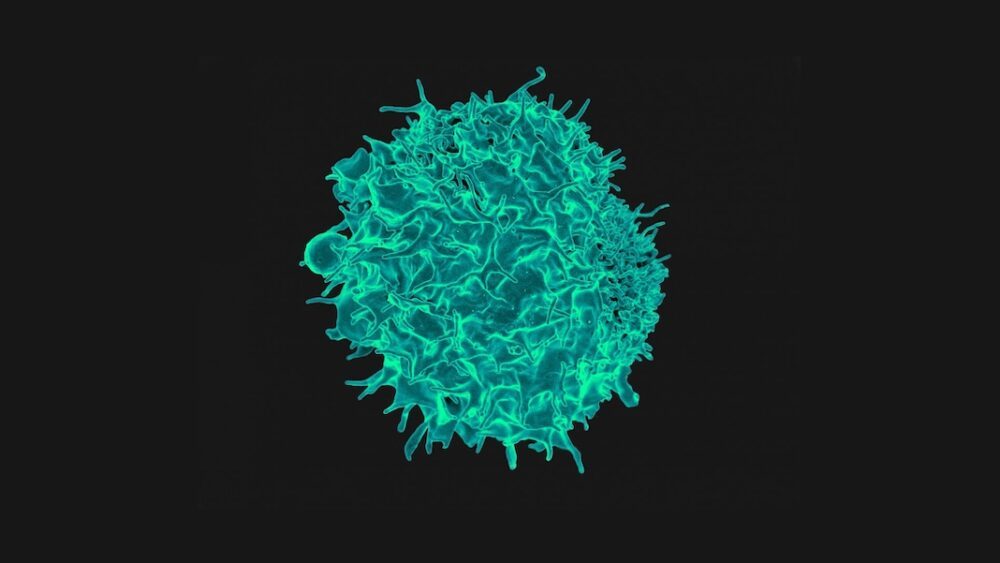
该团队表示,“人类免疫系统特别适合”根除癌症同时保护其他细胞。 T 细胞是免疫系统的一部分,是特别好的杀手,可以使用称为 T 细胞受体 (TCR) 的“望远镜”蛋白来消灭癌症。 将 TCR 视为终极生物监控摄像机:它可以检测到标志着细胞癌变的单个 DNA 突变。
问题是这些免疫细胞很容易被淹没:癌症中有超过 24,000 种不同的突变,T 细胞无法跟上所有突变。 CAR-T 是一种提高他们识别特定突变能力的方法。 这些被称为“新抗原”的蛋白质标记癌细胞,因为它们不存在于正常细胞中。 翻译? 新抗原是 CAR-T 的完美靶标。
狩猎开始
该团队从每位患者的两份样本开始:一份来自肿瘤,另一份来自血液。 这听起来很奇怪,但血细胞提供了正常遗传数据的“空白板”,作为研究人员可以在癌症样本中寻找突变基因的背景。 结果是令人惊讶的突变大杂烩,一些患者的突变多达 500 个。
“每种癌症的突变都不同,”里巴斯说。
有了手头的数据,该团队使用一种算法设计了几个潜在的 CAR-T 治疗目标——新抗原或新 TCR。 每一个都经过特别挑选来触发 T 细胞攻击,最终建立了一个 CAR-T 团队,其中包含超过 175 个新的癌细胞蛋白靶点。
虽然这是冒险的事情。 CAR-T 重写身体的免疫系统,这会导致严重的副作用。 该团队非常清楚:他们首先在培养皿内的健康供体 T 细胞中测试了 neoTCR 候选物,最终确定每位患者的三个癌症靶点。 换句话说,每个患者的 T 细胞都被设计成靶向三个癌症部位。
输入 CRISPR。 该团队从每位患者身上抽取血液并分离出他们的 T 细胞。 然后,他们用 CRISPR 处理细胞以消除两个免疫相关基因,并插入那些编码 neoTCR 的基因。 这是一种生物诱饵和开关:理论上,新启动的 CAR-T 现在是专门的癌症猎手,不会伤害正常细胞。
总的来说,这是一个相当快的过程:该团队仅用了 11 天就增加了工程超级士兵细胞的数量。 在患者服用药物限制其正常免疫细胞数量后,该团队将工程化的抗癌细胞注入他们的体内。 抽了几次血,研究小组发现大量经过编辑的细胞在他们的血液中循环,并依偎在他们各自的肿瘤周围。
坚实的道路
该试验主要是评估安全性。 但患者似乎受益。 输液一个月后,五个人的癌症已经稳定——也就是说,他们的肿瘤没有生长——只有两个人经历了治疗的免疫副作用。
“这项研究……很重要,因为第一次针对实体癌的人体试验展示了患者特异性、CRISPR 工程 T 细胞的使用,这些 T 细胞能够识别患者肿瘤细胞上的特定抗原或‘标志’,促使它们杀死他们,”伦敦癌症研究所的 Astero Klampatsa 博士说,他没有参与这项研究。
尽管 CAR-T 在治疗血液肿瘤方面取得了巨大成功,但该技术在涉及大多数癌症(如乳腺癌、肺癌或胃癌)的实体瘤时却举步维艰。
该研究并未提出最终的治疗方法。 一名患者出现发烧和白细胞丢失的免疫反应。 另一名患者的大脑出现暂时性炎症,导致行走和书写出现问题,但他们在接受治疗后迅速康复。 尽管高水平的工程化 T 细胞与一些(但不是全部)体积缩小的癌症相关,但该疗法如何帮助长期康复尚不清楚。
不过,就目前而言,该团队还是充满希望的。
展望下一代 CRISPRed CAR-T,该团队正在设想当肿瘤在附近生长时通过新陈代谢激发生命的细胞,提醒身体注意潜在的癌症。 另一个想法是保护基因增强的细胞免受癌症战争。 肿瘤细胞可以发出抑制免疫细胞的信号——遗传屏障可以让我们占上风,让经过改造的细胞在巡逻身体寻找癌症迹象时持续更长时间。
这些是团队正在研究的想法。 但就目前而言,“看看这种疗法是否会应用于更大的试验将会很有趣,在那里可以进一步测试疗效和实验方案,”Klampatsa 说。
图片来源: T 细胞的彩色扫描电子显微照片。 NIAD