ایالت واشنگتن - سرطان پانکراس یکی از کشنده ترین انواع سرطان است - در ایالات متحده تخمین زده می شود که بیش از 88 درصد تعداد افراد در طی پنج سال پس از تشخیص بیماری بر اثر این بیماری جان خود را از دست خواهند داد. یکی از دلایل این پیشآگهی تاریک این است که اکثر سرطانهای لوزالمعده پس از گسترش بیماری یا متاستاز به سایر قسمتهای بدن تشخیص داده میشوند. دلیل دیگر این است که درمان سرطان های پانکراس به ویژه چالش برانگیز است، زیرا این تومورها اغلب به داروهای استاندارد ضد سرطان مقاوم هستند.
موسسه ملی تصویربرداری زیست پزشکی و مهندسی زیستی (NIBIB) محققان با بودجه در حال توسعه روش جدیدی برای درمان این بیماری کشنده هستند. آنها مطالعه، اخیراً در مهندسی پزشکی بیولوژیکی، یک ژل رادیواکتیو تزریقی را با شیمی درمانی سیستمیک در چندین مدل موش سرطان پانکراس ترکیب کرد. این درمان منجر به رگرسیون تومور در تمام مدلهای ارزیابی شده آنها شد، نتیجهای بیسابقه برای این نوع سرطان از نظر ژنتیکی متنوع و تهاجمی.
دکتر دیوید رامپولا، مدیر بخش علوم و فناوری اکتشاف در NIBIB، گفت: «درمانهای پرتودرمانی معمولاً به صورت خارجی ارائه میشوند، که بافت سالم را در معرض تشعشع قرار میدهد و دوز دریافتی تومور را محدود میکند و در نهایت اثربخشی آن را محدود میکند. ماده زیستی رادیواکتیو بررسی شده در این مطالعه پیش بالینی می تواند مستقیماً به تومور تزریق شود و امکان یک رویکرد موضعی را فراهم می کند. علاوه بر این، این ماده زیست تخریب پذیر اجازه می دهد تا دوزهای تشعشع تجمعی بالاتری نسبت به سایر درمان های پرتوی قابل کاشت داشته باشد.
براکی تراپی - جایی که یک منبع پرتو در داخل بدن قرار می گیرد - می تواند برای درمان انواع مختلف سرطان استفاده شود. برای مثال سرطان پروستات در مراحل اولیه را می توان با براکی تراپی "دانه" درمان کرد، که در آن دانه های فلزی ریز زیادی که حاوی ماده رادیواکتیو هستند در پروستات کاشته می شوند. در حالی که این دانهها میتوانند قرار گرفتن در معرض تابش بافتهای سالم را محدود کنند، پوشش فلزی آنها از استفاده از ذرات پرتوهای قوی، معروف به ساطعکنندههای آلفا و بتا، که در کشتن سلولهای سرطانی مؤثرتر هستند، جلوگیری میکند. علاوه بر این، به دلیل اندازه کوچک آنها، معمولاً حدود 100 دانه برای درمان سرطان پروستات مورد نیاز است (که هر دانه نیاز به تزریق دارد). تا به امروز، رویکردهای براکی تراپی نتایج بالینی را در میان بیماران مبتلا به سرطان پانکراس بهبود نداده است.
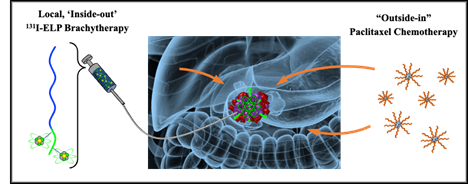
مطالعه حاضر در حال بررسی نوع جدیدی از براکی تراپی است. به جای ارسال پرتو با استفاده از دانه فلزی یا کاتتر، نویسندگان مطالعه در حال بررسی استفاده از پلیمر زیستی رادیواکتیو هستند که مستقیماً به تومور تزریق می شود. علاوه بر زیست تخریب پذیر بودن، این پلیمر زیستی دارای یک ویژگی منحصر به فرد است - طوری مهندسی شده است که از یک مایع در دمای اتاق به حالت ژل مانند در هنگام گرم شدن به دمای بدن تبدیل شود. همانطور که بیوپلیمر جامد می شود، در داخل تومور باقی می ماند و نمی تواند به راحتی در بافت های سالم اطراف پخش شود.
اولین نویسنده جف شاال، دکتری که این کار را در دانشگاه دوک انجام داد، توضیح داد: «بیوپلیمر ما از الاستین، پروتئین فراوانی که در بافتهای همبند بدن ما یافت میشود، مشتق شده است. «با تغییر در ترکیب این پلیمر زیستی، میتوانیم دمای دقیق انتقال آن از مایع به ژل را کنترل کنیم. و از آنجایی که ما پلیمر رادیواکتیو را درون یک دانه فلزی محافظ قرار نمیدهیم، میتوانیم از ایزوتوپهای متفاوت و قویتر استفاده کنیم که به ما امکان میدهد دوز تشعشع بالاتری نسبت به براکیتراپی بذر معمولی ارائه کنیم.
ایزوتوپ رادیواکتیو مورد استفاده در این درمان اثبات مفهوم، ید-131 (یا I-131) است که ذرات پرانرژی معروف به ذرات بتا را آزاد می کند. ذرات بتا باعث آسیب DNA می شوند و سلول های تحت تابش را می کشند، اما نمی توانند خیلی دور حرکت کنند - فقط چند میلی متر (بنابراین سمیت خارج از هدف محدود است). شال گفت که I-131 برای چندین دهه برای درمان سرطان تیروئید استفاده شده است و دارای مشخصات ایمنی کاملاً ثابتی است.
رژیم درمانی پیش بالینی در این مطالعه ارزیابی شد. پلیمر زیستی رادیواکتیو (131I-ELP، که در آن ELP مخفف پلی پپتید شبه الاستین است) به تومور پانکراس تزریق می شود و داروی شیمی درمانی حساس کننده پرتو پاکلیتاکسل به صورت سیستمی تحویل داده می شود. اعتبار: آزمایشگاه چیلکوتی.
سرطان لوزالمعده گاهی اوقات با ترکیبی از پرتوها و عوامل شیمی درمانی خاص درمان می شود که پرتو درمانی را موثرتر می کند. شال توضیح داد که این داروهای «حساس پرتویی» با طولانیتر کردن فرآیند تکثیر سلولی کار میکنند - بهویژه زمانی که DNA آن در معرض دید قرار میگیرد. DNA در معرض تابش حساس تر است و احتمال آسیب جبران ناپذیری از آن وجود دارد که در نهایت منجر به مرگ سلولی می شود.
در ترکیب با یک شیمی درمانی حساس کننده پرتوی به نام پاکلیتاکسل، نویسندگان مطالعه بیوپلیمر رادیواکتیو خود را در چندین مدل مختلف سرطان لوزالمعده ارزیابی کردند که به دقت انتخاب شدند تا جنبه های مختلف سرطان پانکراس را منعکس کنند (مانند جهش های رایج، ویژگی های تومور، تراکم تومور یا مقاومت درمانی). در میان تمام مدلهای آزمایششده، تقریباً همه موشها پاسخ دادند، به این معنی که تومورها یا کوچک شدند یا به طور کامل ناپدید شدند. شال گفت: «میزان پاسخی که در مدلهای خود دیدیم بیسابقه بود. پس از بررسی کامل ادبیات، ما هنوز رژیم درمانی دیگری را پیدا نکردهایم که چنین پاسخ قوی را در مدلهای مختلف و ژنتیکی متنوع سرطان پانکراس نشان دهد. علاوه بر این، در برخی از موش ها، تومورها هرگز در طول مطالعه برنگشتند.
هنگامی که نویسندگان مطالعه یک رژیم درمانی بالینی فعلی - پاکلیتاکسل به همراه پرتوهای خارجی - را ارزیابی کردند، نرخ پاسخ تقریباً چشمگیر نبود: سرعت رشد تومور به جای کوچک شدن یا ناپدید شدن تومورها فقط مهار شد. شال توضیح داد: «برخلاف تابش پرتو خارجی، که به صورت انفجاری کوتاه داده میشود، رویکرد براکیتراپی ما بهطور مداوم تابش را ارائه میکند. ما دریافتیم که این تابش ذرات بتا پیوسته، ریزمحیط تومور را تغییر میدهد و به پاکلیتاکسل اجازه میدهد تا بهتر به درون هسته تومور نفوذ کند و یک اثر درمانی هم افزایی ایجاد کند.
نکته مهم این است که محققان هیچ گونه مسمومیت حاد را در طول مطالعه خود مشاهده نکردند، به طوری که مقادیر ناچیزی از رادیواکتیویته در اندام های حیاتی موش انباشته شده است. آنها دارند قبلا گزارش شده است که بیوپلیمر رادیواکتیو آنها به طور ایمن تجزیه می شود - با نیمه عمر ژل (تقریباً 95 روز) بسیار بیشتر از نیمه عمر I-131 (تقریباً هشت روز).
نویسندگان درمان خود را در بیماری متاستاتیک ارزیابی نکردند، اما ماهیت رویکرد آنها امکان تزریق پلیمرهای زیستی را در مکانهای مختلف مانند تودههای تومور در سایر اندامها فراهم میکند. و در حالی که این مطالعه در مرحله پیش بالینی باقی مانده است، نویسندگان مطالعه در حال کار برای پیشبرد این درمان هستند. آشوتوش چیلکوتی، نویسنده ارشد، دکترا، استاد گروه مهندسی بیومدیکال در دانشگاه دوک، گفت: «گروه ما با محققان بالینی برای توسعه و بهینه سازی سیستم ما برای زایمان با هدایت آندوسکوپ در یک مدل حیوانی بزرگتر همکاری کرده است. با این حال، چالش استفاده از این یا هر نوع درمان جدید برای بیماران، یافتن پشتیبانی برای انجام آن از طریق آزمایشات بالینی است.
این مطالعه با کمک مالی از NIBIB (R01EB000188) و کمک مالی از موسسه ملی سرطان (NCI؛ کمک هزینه R35CA197616) پشتیبانی شد.
(ج) NIH