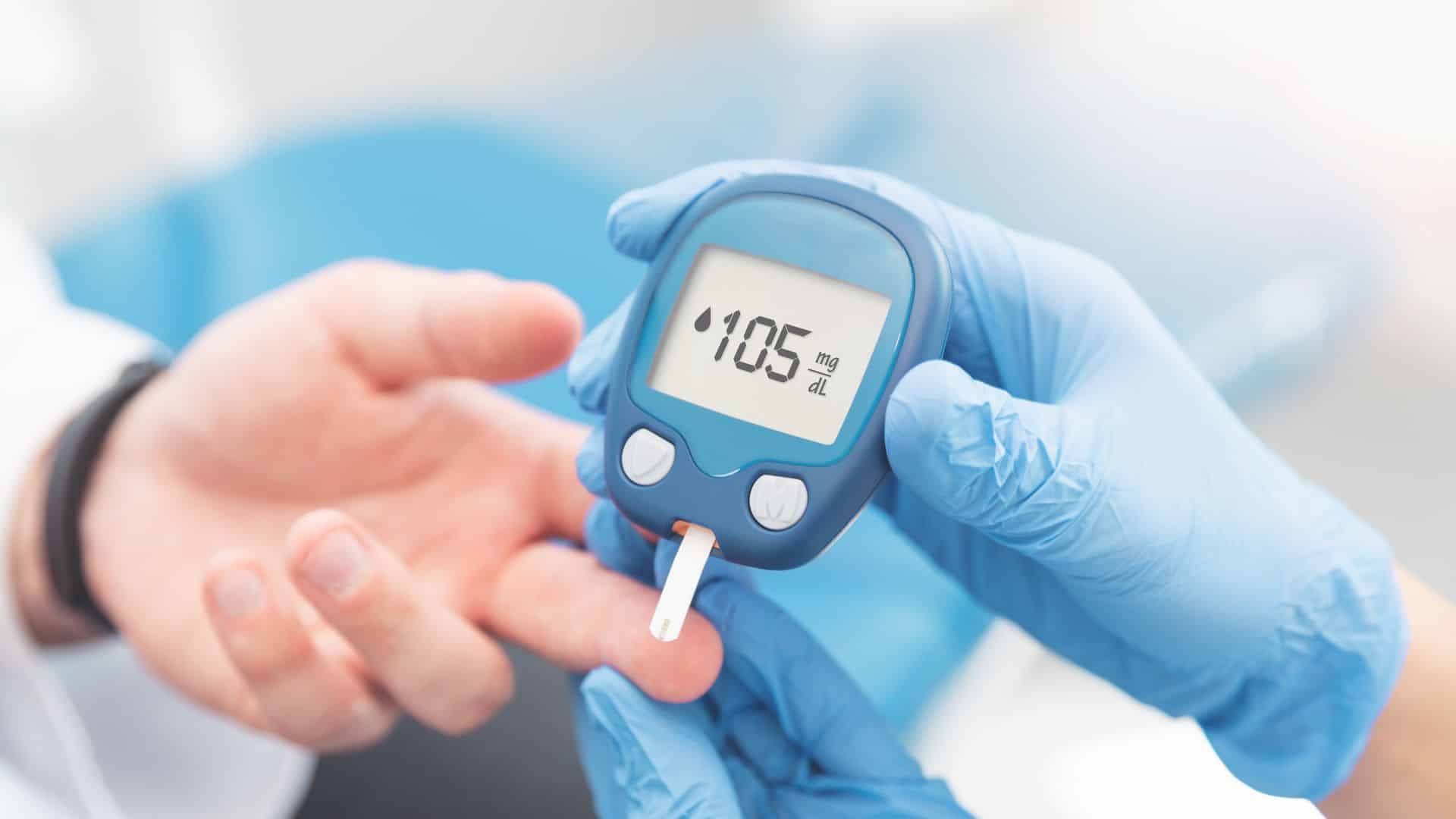
Omdat het aantal mensen met diabetes wereldwijd de 500 miljoen overschrijdt, moeten wetenschappers manieren vinden om een beperkt aantal beschikbare medicijnen te verbeteren, waarvan de effectiviteit onduidelijk is. Een nieuwe studie van Monash University is een belangrijke stap voorwaarts in de richting van de ontwikkeling van nieuwe therapieën.
Wetenschappers hebben een route ontdekt naar de regeneratie van insuline in stamcellen van de pancreas. Ze hebben met succes de pancreasstamcellen van type 1 diabetesdonoren gereactiveerd om insuline tot expressie te brengen en functioneel op bèta-achtige cellen te lijken, met behulp van een medicijn dat is goedgekeurd door de Amerikaanse Food and Drug Administration.
Hoewel meer onderzoek nodig is, zou de nieuwe strategie in principe vernietigde insulineproducerende cellen (bètacellen) bij mensen met type 1-diabetes kunnen vervangen door gloednieuwe insulinegenererende cellen.
Diabetesexpert prof. Sam Ei-Osta zei: “Wij beschouwen ons onderzoek als nieuw en als een belangrijke stap in de richting van de ontwikkeling van nieuwe therapieën. Het kan leiden tot een mogelijke behandelingsoptie voor insulineafhankelijke patiënten suikerziekte, elke dag gediagnosticeerd bij zeven Australische kinderen, resulterend in een levenslange bloedglucosetest en dagelijkse insuline-injecties ter vervanging van de insuline die niet langer wordt geproduceerd door een beschadigde alvleesklier.”
Om de insuline-expressie in een beschadigde alvleesklier te herstellen, moesten wetenschappers verschillende uitdagingen overwinnen, omdat men vaak dacht dat de alvleesklier bij diabetes te beschadigd was om te genezen.
Professor El-Osta zei: “Tegen de tijd dat iemand de diagnose diabetes type 1 (T1D) krijgt, zijn veel van zijn bètacellen in de alvleesklier, die insuline produceren, vernietigd. Deze onderzoeken tonen aan dat de alvleesklier bij diabetes niet in staat is insuline tot expressie te brengen” en dat de proof-of-concept-experimenten “onvervulde medische behoeften bij diabetes type 1 aanpakken. De vooruitgang in de genetica van diabetes heeft geleid tot een “groter begrip en een heropleving van de belangstelling voor de ontwikkeling van potentiële therapieën.”
“Patiënten zijn afhankelijk van dagelijkse insuline-injecties ter vervanging van wat door de alvleesklier zou zijn geproduceerd. Momenteel vereist de enige andere effectieve therapie een transplantatie van pancreaseilandjes. Hoewel dit de gezondheidsresultaten voor mensen met diabetes heeft verbeterd, is transplantatie afhankelijk van orgaandonoren, waardoor het wijdverbreide gebruik ervan beperkt is.”
Co-auteur van de studie, Dr. Al-Hasani, zegt dat “Nu we geconfronteerd worden met een wereldwijd vergrijzende bevolking en de uitdagingen van het escalerende aantal diabetes type 2, dat sterk gecorreleerd is met de toename van obesitas, wordt de behoefte aan een geneesmiddel voor diabetes urgenter.”
“Voordat je bij patiënten terechtkomt, moeten er veel problemen opgelost worden. Er is meer werk nodig om de eigenschappen van deze cellen te definiëren en protocollen op te stellen om ze te isoleren en uit te breiden. Ik denk dat therapie nog ver weg is. Dit is echter een belangrijke stap op weg naar het ontwikkelen van een duurzame behandeling die voor alle soorten diabetes van toepassing zou kunnen zijn.”
Prof. El-Osta, dr. Al-Hasani en Khurana hebben een revolutionaire methode ontwikkeld om insulinecellen te regenereren zonder de ethische zorgen die gewoonlijk gepaard gaan met embryonale stamcellen.
Journal Reference:
- Al-Hasani, K., Khurana, I., Mariana, L. et al. Remming van pancreas-EZH2 herstelt progenitorinsuline bij T1D-donor. Sig Transduct Doel Ther 7 (248). DOI: 10.1038/s41392-022-01034-7