واشنگٹن ڈی سی - لبلبے کا کینسر کینسر کی مہلک ترین اقسام میں سے ایک ہے — امریکہ میں، یہ اندازہ لگایا گیا ہے۔ 88 فیصد سے زیادہ لوگوں میں سے ان کی تشخیص کے پانچ سال کے اندر اس بیماری سے مر جائیں گے۔ اس تاریک تشخیص کی ایک وجہ یہ ہے کہ لبلبے کے کینسر کی اکثریت کی تشخیص اس کے بعد ہوتی ہے جب بیماری پہلے ہی جسم کے دوسرے حصوں میں پھیل چکی ہے، یا میٹاسٹاسائز ہو چکی ہے۔ ایک اور وجہ یہ ہے کہ لبلبے کے کینسر کا علاج کرنا خاص طور پر مشکل ہوتا ہے، کیونکہ یہ ٹیومر اکثر معیاری اینٹی کینسر ادویات کے خلاف مزاحم ہوتے ہیں۔
نیشنل انسٹی ٹیوٹ آف بایومیڈیکل امیجنگ اینڈ بائیو انجینئرنگ (NIBIB) فنڈڈ محققین اس مہلک بیماری کے علاج کے لیے ایک نیا طریقہ تیار کر رہے ہیں۔ ان کا مطالعہحال ہی میں شائع ہوا۔ فطرت حیاتیاتی انجینئرنگ، لبلبے کے کینسر کے متعدد ماؤس ماڈلز میں سیسٹیمیٹک کیموتھراپی کے ساتھ انجیکشن ایبل تابکار جیل کو ملایا۔ علاج کے نتیجے میں ان کے تمام جانچے گئے ماڈلز میں ٹیومر ریگریشن ہوا، جو کہ اس جینیاتی طور پر متنوع اور جارحانہ قسم کے کینسر کے لیے ایک بے مثال نتیجہ ہے۔
NIBIB میں ڈسکوری سائنس اینڈ ٹیکنالوجی کے ڈویژن کے ڈائریکٹر ڈیوڈ رامپولا، پی ایچ ڈی نے کہا، "تابکاری کے علاج عام طور پر بیرونی طور پر فراہم کیے جاتے ہیں، جو صحت مند بافتوں کو تابکاری کے سامنے لاتے ہیں اور ٹیومر کو ملنے والی خوراک کو محدود کر دیتے ہیں۔" "اس preclinical مطالعہ میں تحقیق کی گئی تابکار بائیو میٹریل کو براہ راست ٹیومر میں داخل کیا جا سکتا ہے، جس سے مقامی نقطہ نظر کی اجازت دی جا سکتی ہے۔ مزید کیا ہے، یہ بایوڈیگریڈیبل بائیو میٹریل دیگر امپلانٹیبل تابکاری کے علاج کے مقابلے میں زیادہ مجموعی تابکاری کی خوراک کی اجازت دیتا ہے۔
بریکی تھراپی — جہاں تابکاری کا ذریعہ جسم کے اندر رکھا جاتا ہے — کا استعمال کئی مختلف اقسام کے کینسر کے علاج کے لیے کیا جا سکتا ہے۔ ابتدائی مرحلے کے پروسٹیٹ کینسر کا، مثال کے طور پر، 'بیج' بریکی تھراپی سے علاج کیا جا سکتا ہے، جہاں بہت سے چھوٹے دھاتی بیج جن میں تابکار مادہ ہوتا ہے پروسٹیٹ میں پیوند کیا جاتا ہے۔ اگرچہ یہ بیج صحت مند بافتوں کے تابکاری کے لیے نمائش کو محدود کر سکتے ہیں، لیکن ان کا دھاتی سانچہ طاقتور تابکاری کے ذرات کے استعمال کو روکتا ہے، جنہیں الفا اور بیٹا ایمیٹرز کہا جاتا ہے، جو کینسر کے خلیات کو مارنے میں زیادہ موثر ہیں۔ مزید برآں، ان کے چھوٹے سائز کی وجہ سے، پروسٹیٹ کینسر کے علاج کے لیے عام طور پر تقریباً 100 بیجوں کی ضرورت ہوتی ہے (ہر ایک بیج کے لیے ایک انجکشن کی ضرورت ہوتی ہے)۔ آج تک، بریکی تھراپی کے طریقوں سے لبلبے کے کینسر کے مریضوں میں طبی نتائج میں بہتری نہیں آئی ہے۔
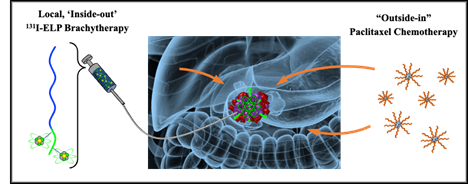
موجودہ مطالعہ بریچی تھراپی کی ایک نئی قسم کی تحقیقات کر رہا ہے۔ دھات کے بیج یا کیتھیٹر کا استعمال کرتے ہوئے تابکاری کی فراہمی کے بجائے، مطالعہ کے مصنفین ایک ریڈیو ایکٹیو بائیو پولیمر کے استعمال کی تحقیقات کر رہے ہیں جو براہ راست ٹیومر میں داخل کیا جاتا ہے۔ بائیو ڈیگریڈیبل ہونے کے علاوہ، بائیو پولیمر کی ایک انوکھی خاصیت ہے — اسے کمرے کے درجہ حرارت پر مائع سے جیل جیسی حالت میں منتقل کرنے کے لیے انجنیئر کیا گیا ہے جب جسم کے درجہ حرارت پر گرم کیا جاتا ہے۔ جیسا کہ بایو پولیمر مضبوط ہوتا ہے، یہ ٹیومر کے اندر رہتا ہے، اور آس پاس کے صحت مند بافتوں میں آسانی سے نہیں پھیل سکتا۔
ڈیوک یونیورسٹی میں اس کام کو انجام دینے والے پہلے مصنف جیف شال، پی ایچ ڈی نے وضاحت کی کہ "ہمارا بایو پولیمر ایلسٹن سے ماخوذ ہے، جو کہ ایک وافر پروٹین ہے جو کہ ہمارے تمام جسموں میں مربوط ٹشوز میں پایا جاتا ہے۔" "اس بائیو پولیمر کی ساخت کے ساتھ ٹنکرنگ کرکے، ہم عین درجہ حرارت کو کنٹرول کرسکتے ہیں جہاں یہ مائع سے جیل میں منتقل ہوتا ہے۔ اور چونکہ ہم تابکار پولیمر کو حفاظتی دھات کے بیج کے اندر نہیں گھیر رہے ہیں، اس لیے ہم مختلف — اور زیادہ طاقتور — آاسوٹوپس استعمال کر سکتے ہیں، جو ہمیں روایتی بیج بریکی تھراپی سے زیادہ تابکاری کی خوراک فراہم کرنے کی اجازت دیتے ہیں۔
اس ثبوت کے تصور کے علاج میں استعمال ہونے والا تابکار آاسوٹوپ iodine-131 (یا I-131) ہے، جو بیٹا ذرات کے نام سے جانے جانے والے اعلی توانائی والے ذرات جاری کرتا ہے۔ بیٹا ذرات ڈی این اے کو نقصان پہنچاتے ہیں اور شعاع ریزی والے خلیات کو مار دیتے ہیں، لیکن وہ زیادہ دور سفر نہیں کر سکتے — صرف چند ملی میٹر (لہذا ہدف سے باہر کی زہریلا محدود ہے)۔ Schaal نے کہا کہ I-131 کو کئی دہائیوں سے تھائرائیڈ کینسر کے علاج کے لیے استعمال کیا جا رہا ہے اور اس کا حفاظتی پروفائل اچھی طرح سے قائم ہے۔
اس مطالعے میں طبی علاج کے طریقہ کار کا جائزہ لیا گیا۔ تابکار بائیو پولیمر (131I-ELP، جہاں ELP کا مطلب elastin-like polypeptide ہے) کو لبلبے کے ٹیومر میں انجکشن لگایا جاتا ہے، اور radiosensitizing chemotherapeutic drug paclitaxel نظامی طور پر پہنچایا جاتا ہے۔ کریڈٹ: چلکوٹی لیب۔
لبلبے کے کینسر کا علاج بعض اوقات تابکاری اور مخصوص کیموتھراپیٹک ایجنٹوں کے امتزاج سے کیا جاتا ہے جو تابکاری کو زیادہ موثر بناتے ہیں۔ Schaal نے وضاحت کی کہ یہ 'ریڈیو سنسیٹائزنگ' ادویات سیل کی نقل تیار کرنے کے عمل کو طول دے کر کام کرتی ہیں- خاص طور پر جب اس کا ڈی این اے سامنے آتا ہے۔ بے نقاب ڈی این اے تابکاری کے لیے زیادہ حساس ہوتا ہے اور اس سے ناقابل تلافی نقصان پہنچنے کا امکان زیادہ ہوتا ہے، جس کا نتیجہ بالآخر خلیے کی موت کی صورت میں نکلتا ہے۔
paclitaxel کے نام سے جانا جاتا radiosensitizing chemotherapeutic کے ساتھ مل کر، مطالعہ کے مصنفین نے لبلبے کے کینسر کے کئی مختلف ماڈلز میں اپنے تابکار بائیو پولیمر کا جائزہ لیا، لبلبے کے کینسر کے مختلف پہلوؤں کی عکاسی کرنے کے لیے احتیاط سے منتخب کیا گیا (مثلاً، عام تغیرات، ٹیومر کی خصوصیات، ٹیومر کی کثافت، یا علاج کی مزاحمت)۔ ٹیسٹ کیے گئے تمام ماڈلز میں، تقریباً ہر ماؤس نے جواب دیا، یعنی ٹیومر یا تو سکڑ گئے یا مکمل طور پر غائب ہو گئے۔ شال نے کہا کہ "جو ردعمل کی شرحیں ہم نے اپنے ماڈلز میں دیکھی ہیں وہ بے مثال تھیں۔" "ادب کے مکمل جائزے کے بعد، ہمیں ابھی تک ایک اور علاج کا طریقہ نہیں ملا ہے جو لبلبے کے کینسر کے متعدد اور جینیاتی طور پر متنوع ماڈلز میں اس طرح کے مضبوط ردعمل کو ظاہر کرتا ہے۔" مزید، کچھ چوہوں میں، مطالعہ کے دوران ٹیومر کبھی واپس نہیں آئے۔
جب مطالعہ کے مصنفین نے موجودہ طبی علاج کے طریقہ کار کا جائزہ لیا - paclitaxel پلس بیرونی بیم تابکاری - ردعمل کی شرح تقریباً اتنی متاثر کن نہیں تھی: ٹیومر کے سکڑنے یا ختم ہونے کے بجائے صرف ٹیومر کی ترقی کی شرح کو روکا گیا تھا۔ "بیرونی بیم تابکاری کے برعکس، جو مختصر پھٹنے میں دی جاتی ہے، ہماری بریکی تھراپی کا طریقہ تابکاری کو مسلسل پہنچاتا ہے،" شال نے وضاحت کی۔ "ہم نے پایا کہ بیٹا پارٹیکل کی اس مسلسل تابکاری نے ٹیومر کے مائیکرو ماحولیات کو تبدیل کر دیا اور پیلیٹیکسل کو ٹیومر کور میں بہتر طور پر داخل ہونے کی اجازت دی، جس سے ہم آہنگی کے علاج کے اثرات مرتب ہوئے۔"
اہم بات یہ ہے کہ محققین نے اپنے مطالعے کے دوران زہریلے پن کے کسی بھی شدید مسائل کا مشاہدہ نہیں کیا، جس میں چوہوں کے اہم اعضاء میں تابکاری کی نہ ہونے والی مقدار جمع ہوتی ہے۔ ان کے پاس پہلے اطلاع دی گئی کہ ان کا تابکار بائیو پولیمر محفوظ طریقے سے بائیو ڈی گریڈ کرتا ہے — جیل کی نصف زندگی (تقریباً 95 دن) کے ساتھ I-131 کی نصف زندگی (تقریباً آٹھ دن) سے کہیں زیادہ ہے۔
مصنفین نے میٹاسٹیٹک بیماری میں ان کے علاج کا اندازہ نہیں کیا، لیکن ان کے نقطہ نظر کی نوعیت متعدد مقامات پر بائیو پولیمر انجیکشن کی اجازت دے گی، جیسے دوسرے اعضاء میں ٹیومر ماس۔ اور جب کہ یہ مطالعہ ابتدائی مرحلے میں ہے، مطالعہ کے مصنفین اس علاج کو آگے بڑھانے کے لیے کام کر رہے ہیں۔ ڈیوک یونیورسٹی کے شعبہ بایومیڈیکل انجینئرنگ کے پروفیسر، سینئر مصنف آشوتوش چلکوٹی، پی ایچ ڈی نے کہا، "ہمارا گروپ کلینکل محققین کے ساتھ شراکت داری کر رہا ہے تاکہ ہمارے نظام کو اینڈو سکوپ کے ذریعے گائیڈڈ ڈیلیوری کے لیے ایک بڑے جانوروں کے ماڈل میں تیار کیا جا سکے۔" "تاہم مریضوں کے لیے اس — یا کوئی نیا علاج — لینے کا چیلنج کلینکل ٹرائلز کے ذریعے اسے لینے کے لیے مدد تلاش کرنا ہے۔"
اس مطالعہ کو NIBIB (R01EB000188) کی گرانٹ اور نیشنل کینسر انسٹی ٹیوٹ (NCI؛ گرانٹ R35CA197616) کی گرانٹ سے تعاون حاصل تھا۔
(سی) این آئی ایچ